Особливості сучасного епідемічного процесу кору
УДК: 616.915+616-036.22
DOI:https://doi.org/10.61948/prevmed-2025-4-2
В. І. Задорожна1, В. Р. Шагінян1, Т. А. Сергеєва1, Н. П. Винник1, І. Л. Маричев1, І. В. Демчишина2,
С. І. Брижата1
1 ДУ «Інститут епідеміології та інфекційних хвороб ім. Л. В. Громашевського НАМН України», Київ, Україна
2 ДУ «Центр громадського здоров’я МОЗ України»
Актуальність. На тлі багаторічної реалізації Програми елімінації кору та періодичного перенесення строків її завершення ця інфекція залишається актуальною проблемою охорони здоров’я, зберігаючи характерну для неї циклічність та залишаючись суттєвим тягарем для суспільства як у країнах, що розвиваються, так і в розвинених країнах.
Мета роботи: проаналізувати епідеміологічні особливості кору у світі та в Україні в післяпандемічний період. Результати та обговорення. Показано, що в післяпандемічному періоді відмічається виражена інтенсифікація епідемічного процесу кору, зокрема й у Європейському (127 350 випадків у 2024 р.) та Американському регіонах ВООЗ (США — станом на 18.11.2025 р. 1 753 випадки, Канада — станом на 15.11.2025 р. 5 222 випадки). На цьому фоні Канада навіть втратила статус території, на якій було досягнуто елімінації кору. В Україні натепер також спостерігається циклічний підйом захворюваності на кір, однак значно нижчий, ніж у країнах ЄС/ЄЕС. Згідно з аналізом літературних даних та власних досліджень, серед основних факторів, що сприяють цьому, є тенденція до зниження післявакцинального імунітету зі збільшенням часу, що минув після вакцинації, а також глобалізація міграційних процесів. Це збільшує участь вакцинованих осіб в епідемічному процесі кору як в Україні, так і в інших країнах. У цьому контексті також необхідним є вивчення антигенної відповідності циркулюючих та вакцинних варіантів вірусів кору та удосконалення вакцин. Протягом 2015–2024 рр. в Україні серед обстежених осіб частка із захисними рівнями антитіл коливалася в межах від 72,7% у 2022 р. (перед підйомом захворюваності) до 90,8% у 2021 р. після піку захворюваності в 2019 р. Найнижчі показники відмічалися в 2022–2023 рр., що є наслідком відсутності природного проепідемічування в перші роки пандемії COVID-19. Найменш захищеними були діти першого року життя. Це свідчить про постійне існування прошарку сприйнятливих до кору осіб та їх подальшу потенційну участь у підтриманні епідемічного процесу. Епідемічна ситуація щодо кору у світі на тлі багаторічної її вакцинопрофілактики в післяпандемічний період значно погіршилася, створюючи загрозу втрати раніше досягнутого статусу елімінації кору в окремих країнах.
Ключові слова: кір, післявакцинальний імунітет проти кору, охоплення вакцинацією проти кору, пандемія COVID-19.
- I. Zadorozhna1, V. R. Shahinyan1, T. A. Serheieva1,
- P. Vynnyk1, I. L. Marychev1, I. V. Demchyshyna2,
- I. Bryzhata1
FEATURES OF THE CURRENT MEASLES EPIDEMIC PROCESS
1 SI “The L. V. Hromashevsky Institute of Epidemiology and Infection Diseases of NAMS of Ukraine”, Kyiv, Ukraine
2 SI “Public Health Center of the Ministry of Health of Ukraine”
Background. Despite years of working on the Measles Elimination Program and pushing back the deadline for finishing it, measles is still a big deal for public health.
It keeps coming back in cycles and is a huge burden on society in both developing and developed countries.
The aim of the study: to analyze the epidemiological characteristics of measles in the world and in Ukraine in the post-pandemic period.
Results and discussion. It has been shown that in the post-pandemic period there has been a marked intensification of the measles epidemic, particularly in the European (127,350 cases in 2024) and American (USA – 1,753 cases as of November 18, 2025; Canada — 5,222 cases as of November 15, 2025) regions of the WHO. 1,753 cases, Canada — 5,222 cases as of November 15, 2025). In this context, Canada even lost its status as a territory where measles had been eliminated. Ukraine is also currently experiencing a cyclical rise in measles, but it is much lower than in the EU/EEC countries. According to an analysis of literature data and our own research, the main factors contributing to this are a tendency toward a decline in post-vaccination immunity with the passage of time after vaccination and the globalization of migration processes. This increases the participation of vaccinated individuals in the measles epidemic process, both in Ukraine and in other countries. In this context, it is also necessary to study the antigenic response of circulating and vaccine variants of measles viruses and to improve vaccines. During 2015–2024 in Ukraine, the proportion of individuals with protective antibody levels among those surveyed ranged from 72.7% in 2022 (before the rise in incidence) to 90.8% in 2021 after the peak in incidence in 2019. These indicators were lowest in 2022–2023, which is a consequence of the absence of natural pre-epidemic circulation in the early years of the COVID-19 pandemic. Children in their first year of life were the least protected. This indicates the continued existence of a segment of the population susceptible to measles and their potential involvement in sustaining the epidemic process. The epidemic situation with measles in the world, against the backdrop of many years of vaccine prevention in the post-pandemic period, has significantly worsened, even threatening to lose the previously acquired status of measles elimination in some countries.
Keywords: measles, post-vaccination immunity against measles, measles vaccination coverage, COVID-19 pandemic.
На тлі багаторічної реалізації Програми елімінації кору та періодичного перенесення строків її завершення, ця інфекція залишається актуальною проблемою охорони здоров’я, зберігаючи характерну для неї циклічність та залишаючись досить вагомим тягарем для суспільства як у країнах, що розвиваються, так і в розвинутих країнах. Головною стратегією реалізації Програми елімінації кору є
вакцинопрофілактика.
У США вакцинація проти кору була впроваджена в 1963 р. В Україні вона розпочалася в 1968 р., що призвело до значного зниження захворюваності (від 522,5–805,8 в 1958–1967 рр. до 25,8–98,5 на 100 тис.
населення в 1969–1972 рр.) [1]. У 1986 р. в Україні було введено ревакцинацію дітей віком 6 років, що сприяло подальшому зниженню захворюваності. Однак це все одно не дозволило позбутися її циклічності з періодичними суттєвими загостреннями епідемічної ситуації, наприклад, як це було в нашій країні в 2017– 2019 рр. [2]. У той самий час (2018–2019 рр.) в Ізраїлі також стався один із найбільших спалахів кору в цій країні за останні десятиліття: було зареєстровано понад 4 300 випадків. Незважаючи на високе охоплення вакцинацією, затяжний характер спалаху становив ризик для збереження статусу елімінації кору в країні [3]. Натепер у світі застосовується трикомпонентна вакцина для одночасної профілактики кору, епідемічного паротиту та краснухи (КПК). Починаючи з січня 2026 р., згідно зі змінами, внесеними до Календаря щеплень, друга доза КПК (КПК-2) в Україні буде вводитися дітям у віці 4 років з метою забезпечення їх повноцінного
захисту на момент входження до шкільних колективів.
У 2020 р. у світі розпочалася пандемія COVID-19, яка вплинула на особливості епідемічного процесу багатьох інфекцій, особливо з крапельним механізмом передачі збудника. Зазначене значною мірою стосується і кору, який після певного періоду різкого зниження циркуляції збудника знову набуває активності.
Метою роботи було проаналізувати епідеміологічні особливості кору у світі та в Україні в післяпандемічний період.
Матеріали і методи. В роботі використані дані звітів European Center for Disease Prevention and Control (ECDC) та CDC. Аналіз динаміки захворюваності на кір в Україні за період 2015–2024 рр. проведено за формою звітності №2 «Звіт про окремі інфекції та паразитарні захворювання» ДУ «Центр громадського здоров’я МОЗ України» (ДУ «ЦГЗ МОЗ України»); захворюваності серед вакцинованих — за формами узагальненої звітності, що надаються до Європейського бюро ВООЗ; показники охоплення щепленнями вакциною проти кору, епідемічного паротиту та краснухи (КПК) за період 2015– 2024 рр. — за даними ДП «Укрвакцина» МОЗ України. Стан популяційного імунітету населення України до вірусу кору оцінювали за результатами серологічних досліджень сироваток крові на наявність специфічних IgG, які проводилися методом імуноферментного аналізу (форма № 40-здоров ДУ «ЦГЗ МОЗ України» за 2015– 2024 рр.).
Результати та обговорення. Кір в Європейському
та Американському регіонах. Після періоду різкого зниження захворюваності на кір у 2020–2022 рр. у
країнах-членах Європейського Союзу/Європейського Економічного Співтовариства (ЄС/ЄЕС) (1 960, 59, 123 випадки відповідно) розпочався епідемічний підйом. У 2024 р. було зареєстровано 35 212 випадків, що в 8,9
раза перевищило показники 2023 р. (3 973 випадки). Для порівняння, у допандемічному 2019 р. було зареєстровано 12 320 випадків. За останніми даними (вересень 2024 р. — серпень 2025 р.) у 30 державах- членах ЄС/ЄЕС зафіксовано 10 825 випадків кору, найбільша кількість яких відмічена в Румунії (7 076), Франції (897), Італії (595). Рівні захворюваності, що перевищували середній показник по ЄС/ЄЕС (23,8 на 1 млн населення), зареєстровано в Румунії (371,1), Бельгії (33,1), Нідерландах (29,8), Ірландії (27,5) та на Кіпрі (23,8). У серпні 2025 р. виявлено 96 нових випадків кору: 30 — у Румунії та 27 — у Франції. Частка завізних випадків склала 5,3%, у 18,5% — джерелом збудника інфекції були місцеві, для 74,2% джерело встановити не вдалось. Таким чином, у більшості країн ЄС/ЄЕС випадки кору не були завізними. Зростання захворюваності на кір в Європі в 2024 р. пов’язують зі зниженням рівня вакцинації під час пандемії COVID-19 [4, 5]. Загалом у Європейському регіоні ВООЗ (53 країни Європи та Центральної Азії) у 2024 р. зареєстровано 127 350 випадків цієї інфекції, що вдвічі більше порівняно з 2023 р. та є найвищим показником з 1997 р. [6].
Протягом 2017–2023 рр. 19 країн Американського регіону ВООЗ повідомили загалом про 50 082 випадки кору, зокрема 121 летальний. Із них 49 738 випадків (99,3%) припадало на шість країн: Аргентину, Бразилію, Колумбію, Мексику, США та Венесуелу. У 2017–2019 рр. домінували віруси генотипу D8 [7]. Станом на 18 квітня 2025 р. у шести країнах (Аргентина, Беліз, Бразилія, Канада, Мексика, США) було підтверджено загалом 2 318 випадків кору, включаючи 3 летальні, що в 11 разів більше, ніж за аналогічний період 2024 року. Більшість випадків виникли серед людей віком від 1 до 29 років [8]. Сполучені Штати ще в 2000 р. оголосили країну як вільну від ендемічних випадків кору, і цей статус країна підтримувала фактично 25 років. Однак зареєстрована в 2025 р. кількість випадків кору виявилася найбільшою за понад три десятиліття (із 1992 р.) [9]. Станом на 18 листопада 2025 р. зафіксовано 1 753 випадки кору,
що перевищує показник 2019 р. (1 274 випадки) [10]. Зафіксовано 45 спалахів (із кількістю понад 3 випадки), 87% випадків (1 530 осіб) були спалах-асоційованими. У 2025 р. зареєстровано 3 летальні випадки (вперше з 2015 р.), зокрема два серед дітей та один серед дорослих; усі померлі були невакциновані. Потребували госпіталізації приблизно 12–17% захворілих (200–275 осіб)
[11]. Серед захворілих 92–97% були невакцинованими або мали невідомий вакцинальний статус. Особи віком до 20 років склали приблизно 67% від усіх хворих (переважно школярі). Лідерами по захворюваності були штати Техас, Юта, Нью-Мексико, Оклахома, Південна Кароліна, Міннесота. Спалах кору в Техасі в 2025 р. виявився найбільшим у США з 1992 р.: 762 підтверджених випадки (січень–серпень), 2 летальних випадки серед дітей, ~99 випадків потребували госпіталізації. Серед захворілих більше 95% склали невакциновані, 74% — діти до 18 років. Спалах було оголошено завершеним 18 серпня (більше 42 днів без нових випадків серед контактних) [12].
|
а тлі багаторічної реалізації Програми елімінації кору та періодичного перенесення строків її завершення, ця інфекція залишається актуальною проблемою охорони здоров’я, зберігаючи характерну для неї циклічність та залишаючись досить вагомим тягарем для суспільства як у країнах, що розвиваються, так і в розвинутих країнах. Головною стратегією реалізації Програми елімінації кору є
вакцинопрофілактика.
У США вакцинація проти кору була впроваджена в 1963 р. В Україні вона розпочалася в 1968 р., що призвело до значного зниження захворюваності (від 522,5–805,8 в 1958–1967 рр. до 25,8–98,5 на 100 тис.
населення в 1969–1972 рр.) [1]. У 1986 р. в Україні було введено ревакцинацію дітей віком 6 років, що сприяло подальшому зниженню захворюваності. Однак це все одно не дозволило позбутися її циклічності з періодичними суттєвими загостреннями епідемічної ситуації, наприклад, як це було в нашій країні в 2017– 2019 рр. [2]. У той самий час (2018–2019 рр.) в Ізраїлі також стався один із найбільших спалахів кору в цій країні за останні десятиліття: було зареєстровано понад 4 300 випадків. Незважаючи на високе охоплення вакцинацією, затяжний характер спалаху становив ризик для збереження статусу елімінації кору в країні [3]. Натепер у світі застосовується трикомпонентна вакцина для одночасної профілактики кору, епідемічного паротиту та краснухи (КПК). Починаючи з січня 2026 р., згідно зі змінами, внесеними до Календаря щеплень, друга доза КПК (КПК-2) в Україні буде вводитися дітям у віці 4 років з метою забезпечення їх повноцінного
захисту на момент входження до шкільних колективів.
У 2020 р. у світі розпочалася пандемія COVID-19, яка вплинула на особливості епідемічного процесу багатьох інфекцій, особливо з крапельним механізмом передачі збудника. Зазначене значною мірою стосується і кору, який після певного періоду різкого зниження циркуляції збудника знову набуває активності.
Метою роботи було проаналізувати епідеміологічні особливості кору у світі та в Україні в післяпандемічний період.
Матеріали і методи. В роботі використані дані звітів European Center for Disease Prevention and Control (ECDC) та CDC. Аналіз динаміки захворюваності на кір в Україні за період 2015–2024 рр. проведено за формою звітності №2 «Звіт про окремі інфекції та паразитарні захворювання» ДУ «Центр громадського здоров’я МОЗ України» (ДУ «ЦГЗ МОЗ України»); захворюваності серед вакцинованих — за формами узагальненої звітності, що надаються до Європейського бюро ВООЗ; показники охоплення щепленнями вакциною проти кору, епідемічного паротиту та краснухи (КПК) за період 2015– 2024 рр. — за даними ДП «Укрвакцина» МОЗ України. Стан популяційного імунітету населення України до вірусу кору оцінювали за результатами серологічних досліджень сироваток крові на наявність специфічних IgG, які проводилися методом імуноферментного аналізу (форма № 40-здоров ДУ «ЦГЗ МОЗ України» за 2015– 2024 рр.).
Результати та обговорення. Кір в Європейському
та Американському регіонах. Після періоду різкого зниження захворюваності на кір у 2020–2022 рр. у
країнах-членах Європейського Союзу/Європейського Економічного Співтовариства (ЄС/ЄЕС) (1 960, 59, 123 випадки відповідно) розпочався епідемічний підйом. У 2024 р. було зареєстровано 35 212 випадків, що в 8,9
раза перевищило показники 2023 р. (3 973 випадки). Для порівняння, у допандемічному 2019 р. було зареєстровано 12 320 випадків. За останніми даними (вересень 2024 р. — серпень 2025 р.) у 30 державах- членах ЄС/ЄЕС зафіксовано 10 825 випадків кору, найбільша кількість яких відмічена в Румунії (7 076), Франції (897), Італії (595). Рівні захворюваності, що перевищували середній показник по ЄС/ЄЕС (23,8 на 1 млн населення), зареєстровано в Румунії (371,1), Бельгії (33,1), Нідерландах (29,8), Ірландії (27,5) та на Кіпрі (23,8). У серпні 2025 р. виявлено 96 нових випадків кору: 30 — у Румунії та 27 — у Франції. Частка завізних випадків склала 5,3%, у 18,5% — джерелом збудника інфекції були місцеві, для 74,2% джерело встановити не вдалось. Таким чином, у більшості країн ЄС/ЄЕС випадки кору не були завізними. Зростання захворюваності на кір в Європі в 2024 р. пов’язують зі зниженням рівня вакцинації під час пандемії COVID-19 [4, 5]. Загалом у Європейському регіоні ВООЗ (53 країни Європи та Центральної Азії) у 2024 р. зареєстровано 127 350 випадків цієї інфекції, що вдвічі більше порівняно з 2023 р. та є найвищим показником з 1997 р. [6].
Протягом 2017–2023 рр. 19 країн Американського регіону ВООЗ повідомили загалом про 50 082 випадки кору, зокрема 121 летальний. Із них 49 738 випадків (99,3%) припадало на шість країн: Аргентину, Бразилію, Колумбію, Мексику, США та Венесуелу. У 2017–2019 рр. домінували віруси генотипу D8 [7]. Станом на 18 квітня 2025 р. у шести країнах (Аргентина, Беліз, Бразилія, Канада, Мексика, США) було підтверджено загалом 2 318 випадків кору, включаючи 3 летальні, що в 11 разів більше, ніж за аналогічний період 2024 року. Більшість випадків виникли серед людей віком від 1 до 29 років [8]. Сполучені Штати ще в 2000 р. оголосили країну як вільну від ендемічних випадків кору, і цей статус країна підтримувала фактично 25 років. Однак зареєстрована в 2025 р. кількість випадків кору виявилася найбільшою за понад три десятиліття (із 1992 р.) [9]. Станом на 18 листопада 2025 р. зафіксовано 1 753 випадки кору,
що перевищує показник 2019 р. (1 274 випадки) [10]. Зафіксовано 45 спалахів (із кількістю понад 3 випадки), 87% випадків (1 530 осіб) були спалах-асоційованими. У 2025 р. зареєстровано 3 летальні випадки (вперше з 2015 р.), зокрема два серед дітей та один серед дорослих; усі померлі були невакциновані. Потребували госпіталізації приблизно 12–17% захворілих (200–275 осіб)
[11]. Серед захворілих 92–97% були невакцинованими або мали невідомий вакцинальний статус. Особи віком до 20 років склали приблизно 67% від усіх хворих (переважно школярі). Лідерами по захворюваності були штати Техас, Юта, Нью-Мексико, Оклахома, Південна Кароліна, Міннесота. Спалах кору в Техасі в 2025 р. виявився найбільшим у США з 1992 р.: 762 підтверджених випадки (січень–серпень), 2 летальних випадки серед дітей, ~99 випадків потребували госпіталізації. Серед захворілих більше 95% склали невакциновані, 74% — діти до 18 років. Спалах було оголошено завершеним 18 серпня (більше 42 днів без нових випадків серед контактних) [12].
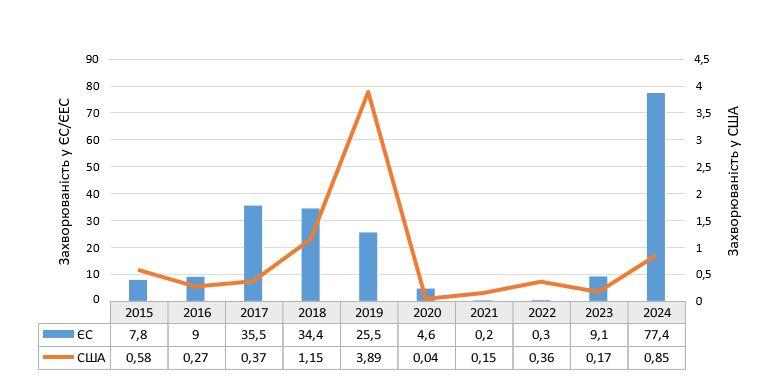
Проаналізовано показники захворюваності на кір у країнах ЄС/ЄЕС (загалом) та США за останні 10 років (рис. 1). Дані отримані зі звітів European Center for Disease Prevention and Control (ECDC) [5, 13] та CDC [14, 15].
Слід зазначити, що протягом аналізованого періоду рівень захворюваності на кір у США був суттєво нижчим, ніж у країнах ЄС/ЄЕС загалом (у 6,6–115 разів), за винятком 2021–2022 рр. (період пандемії), коли показники мали близькі значення на тлі повсюдного зниження інтенсивності циркуляції вірусу кору. Однак для США, які мають офіційно визнаний статус елімінування ендемічної циркуляції вірусу кору, навіть такі низькі рівні захворюваності є показником епідемічного неблагополуччя щодо цієї інфекції. Що стосується допандемічного
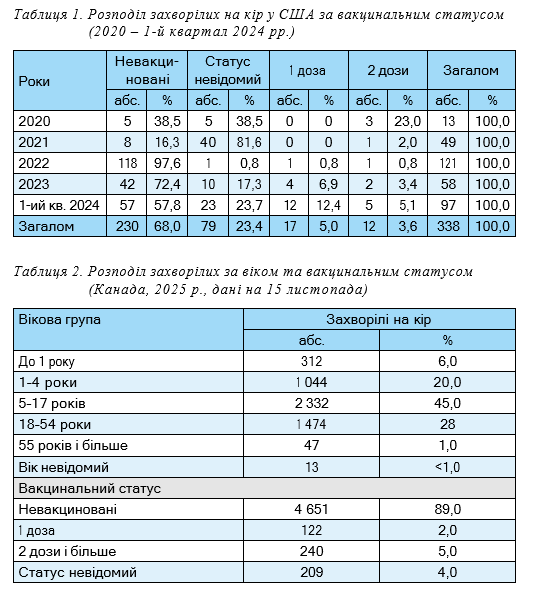
періоду, то 2017–2019 рр. для країн ЄС/ЄЕС характеризувалися вираженим епідемічним підйомом кору. В Україні 2017 р. став найгіршим за рівнем захворюваності на кір в Європі за останнє десятиліття. У 30 країнах Європейського регіону було зареєстровано понад 82 000 випадків кору, з яких близько 56 000–60 000 припадало на країни ЄС/ ЄЕС. Це в 15 разів перевищувало показник 2016 р. (3 465 випадків) і було найвищим показником, починаючи з 2010 р. У США підйом захворюваності почався на рік пізніше, сягнувши піку в 2019 р. Подальше виражене зниження захворюваності (2020–2022 рр.) було зумовлено ковідними обмеженнями. У ЄС/ЄЕС новий підйом захворюваності на кір розпочався у 2023 р., у США — у 2022 р. Стрімке зростання показників захворюваності відмічено в 2024 р. За останніми даними станом на 12.11.2025 р. кількість випадків кору перевищила цей показник у 2024 р. у 5,9 раза (1 681 проти 285 випадків) [16], тобто зростання захворюваності стало ще більш вираженим. Також спостерігалося і зростання частки вакцинованих серед захворілих (табл. 1) [17].
Загалом за період 2020 — 1-й квартал
2024 рр. частка осіб серед захворілих, що отримали 1–2 дози вакцини становила
8,6% при невідомому вакцинальному анамнезі 23,4%. Однак у 1-у кварталі 2024 р., коли захворюваність почала зростати, цей показник також підвищився до 17,5% (у 1,7 раза порівняно з попереднім роком).
Останньою тривожною подією стала втрата статусу елімінації кору Канадою [18]. У 2025 р. на 15 листопада в цій країні зареєстровано 522 випадки кору, зокрема 16 випадків вродженого кору, 2 летальних. Частка дітей серед захворілих складала 71%, зокрема дітей першого року життя — 6%, вікової групи 1–4 роки — 20% (табл. 2) [19]. Водночас вакцинованих серед хворих було лише 7%, із них пацієнтів із 2 дозами вакцини в 2,5 раза більше ніж із 1 дозою. На жаль, їх вік невідомий, але, виходячи
з досить низького значення цього показника, можна припустити, що серед них більшість становили дорослі, що втратили захист у зв’язку з тривалим часом, що минув після останнього щеплення. Серед ідентифікованих вірусів кору домінували віруси генотипу D8 (1 611), значно рідше визначали віруси генотипу В3 (43).
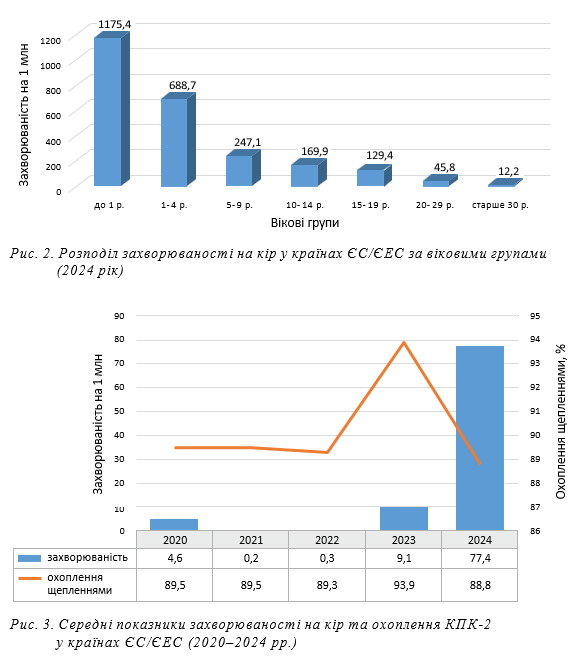
Показники захворюваності на кір у країнах ЄС/ЄЕС були найвищими серед дітей до 1 року, у старших вікових групах захворюваність знижувалася пропорційно віку з найнижчими показниками серед осіб старше 30 років (рис. 2) [5]. Аналітики ECDC пов’язують це із низьким охопленням щепленнями: діти до 1 року не вакциновані, 1–4 роки — неповністю охоплені щепленнями. Але головне пояснення — різке падіння показника охоплення щепленнями в 2020–2022 рр. через пандемію COVID-19. Однак, на наш погляд, підйом захворюваності в 2017– 2019 рр. уже є свідченням необхідності більш глибокого аналізу факторів, що запобігають контролю над цією інфекцією.
Протягом 2020–2022 рр. середні рівні охоплення КПК-2 у країнах ЄС/ЄЕС мали близькі значення і були нижчими за 90% (89,3–89,5%) (рис. 3) [5]. Їх збільшення в 2023 р. до 93,9% не стримало подальше різке зростання захворюваності на кір у наступному 2024 р. Зниження рівня охоплення до 88,8% у 2024 р. є свідченням нестабільності цього показника навіть у високо розвинутих країнах, що безумовно, разом із іншими факторами, буде відбиватися на інтенсивності епідемічного процесу кору.
Характеристика епідемічного процесу кору в Україні
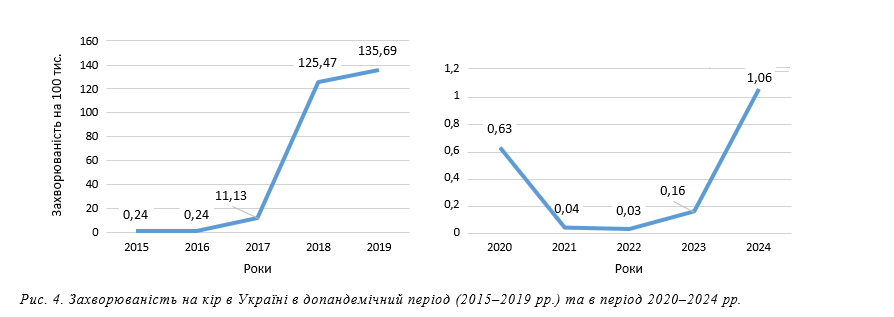
Захворюваність на кір у період 20015–2024 рр. Тенденції змін показників захворюваності на кір в Україні (2015–2024 рр.) загалом відповідали тенденціям у країнах ЄС/ЄЕС, за винятком того, що найвищий рівень захворюваності в Україні відмічався у 2019 р. (рис. 4). Після різкого зниження захворюваності в пандемічний період підйом розпочався у 2023 р. із подальшим зростанням у 2024 р. Водночас інтенсивні показники у 2024 р. були в 10 разів нижчими, ніж на початку попереднього підйому в 2017 р. Слід зазначити, що захворюваність на кір в Україні протягом 2015–2022 рр. була вищою, ніж у країнах ЄС загалом. Якщо привести інтенсивні показники захворюваності в Україні та країнах ЄС/ЄЕС до однієї одиниці вимірювання (на 100 тис. населення), можна говорити про те, що під час піку захворюваності в 2017 р. (ЄС/ЄЕС) та 2019 р. (Україна) показник в Україні був майже в 30 разів вищим (3,5 та 135,7 на 100 тис. відповідно). У 2024 р., навпаки, рівень захворюваності в Україні був майже в 7 разів нижчим, ніж загалом у країнах ЄС/ЄЕС (7,7 та 1,06 на 100 тис. населення).
Таким чином, епідемія кору в Україні у 2017–2019 рр.
та додаткові заходи щодо специфічної профілактики, які проводилися в цей період, сприяли тому, що черговий циклічний підйом, незважаючи на додатковий чинник впливу, а саме низьку циркуляцію збудника під час пандемії та відсутність природного проепідемічування
протягом майже 3 років, не вплинули на наступний підйом захворюваності так виражено, як це сталося в країнах ЄС/ЄЕС.
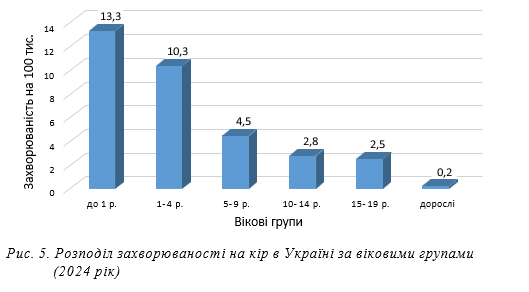
Щодо захворюваності на кір у різних вікових групах населення, в Україні простежується аналогічна тенденція, як і в країнах ЄС/ЄЕС: найвищий рівень захворюваності у 2024 р. відмічався серед дітей віком
до 1 року, з подальшим зниженням показників у старших вікових групах (рис. 5). Найнижчий рівень захворюваності (0,2 на 100 тис. населення) реєструвався серед дорослих.
Вис ока захворюваніс ть серед дітей першого року життя пояснюється відсутністю у певної частки з них захисного рівня материнських антитіл до тих пір, поки вони отримують першу дозу КПК (КПК-1) у віці одного року. Зокрема, дослідження, проведені в Туреччині, показали, що початково антитіла мали лише 54% обстежених новонароджених. Надалі частка немовлят із позитивним результатом знизилася з 50% у віці 7–9 міс. до 10% у віці 13–15 міс. [20]. В іншому дослідженні (Бельгія), материнські антитіла зберігалися в середньому від 2,61 до 3,78 міс. у немовлят, народжених від природно інфікованих жінок, та 0,97 міс. — у немовлят, народжених від вакцинованих жінок. У віці 6 міс. більше 99% немовлят, народжених від вакцинованих жінок, і 95% немовлят, народжених від жінок з природним імунітетом, втрачали материнські антитіла [21]. Схожі результати отримані й у Франції. Показано, що після понад 20 років планової вакцинації материнські нейтралізуючі антитіла до кору різко знижуються у немовлят до 6 міс., 90% із них є не захищені після 6 міс. [22].
Виходячи з таких даних та високої захворюваності на кір дітей першого року життя, важливо розуміти стан специфічного імунітету
вагітних. Згідно з результатами метааналізу, сукупна серопревалентність щодо кору, яка визначена за випадковими ефектами серед 20 546 вагітних жінок по всьому світу, склала 89,3%, знижуючись з часом, хоча й статистично незначно. Водночас автори визначили, що серопревалентність серед вагітних у глобальному масштабі нижча від порога колективного імунітету [23]. Такі дані можна екстраполювати й на Україну, пояснюючи причини захворюваності новонароджених, однак нижче ми це питання обговоримо більш детально.
Аналіз захворюваності на кір з урахуванням
анамнезу щеплень. Питання захворюваності на кір щеплених обговорюється не перший рік. Наприклад, в Іспанії на тлі низьких рівнів захворюваності частка випадків кору збільшилася серед вакцинованих КПК-2 до 14% [24]. Динаміка захворюваності на кір в Англії узгоджується зі сценаріями, що передбачають зниження післявакцинального імунітету. Через високу контагіозність під час спалахів збільшується кількість випадків кору як серед вакцинованих, так і серед нещеплених. Випадки кору все частіше зустрічаються у осіб віком 15 років і старше, які пройшли двократну вакцинацію [25]. В іншій роботі зазначається, що 3 із 13 хворих на кір, які отримали 2 або більше доз вакцини, імовірно, передали вірус кору сприйнятливим особам, тобто особи з легкою формою кору завдяки вакцинації в анамнезі можуть передавати вірус [26]. Про зниження післявакцинального імунітету після 2 доз вакцини, особливо у віковій групі 31–42 роки, повідомляють і в Німеччині [27].
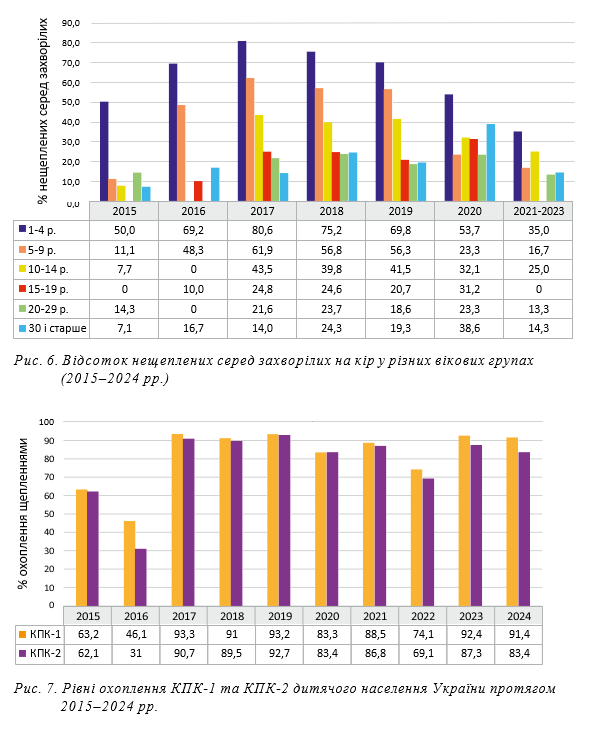
Нами було проаналізовано захворюваність на кір в
Україні з урахуванням анамнезу щеплень захворілих.
Оскільки в аналізованих формах звітності реєструється кількість осіб, які отримали 1, 2 та більше, або невідому кількість щеплень проти кору без урахування року їх отримання, на наш погляд, найбільш достовірними можуть бути дані про кількість захворілих, які взагалі не були щеплені. Було розраховано частку таких пацієнтів серед захворілих у різних вікових групах. З огляду на незначну кількість хворих у 2021–2023 рр., для підвищення достовірності результатів за цей період показники у вікових групах були об’єднані (рис. 6).
Протягом періоду спостереження відмічається тенденція зменшення частки нещеплених із віком, що є особливо наочним під час епідемії 2017–2019 рр. Найвищі значення ці показники мають у вікових групах, де вакцинація проводилася в недавні часи, а саме 1–4 та 5–9 років (відповідно 35,0–80,6% та 11,1–61,9%). Ці результати співпадають з даними інших авторів, наведених вище, і є опосередкованим підтвердженням зниження післявакцинального імунітету в часі та активної участі вакцинованих у підтримці епідемічного процесу кору.
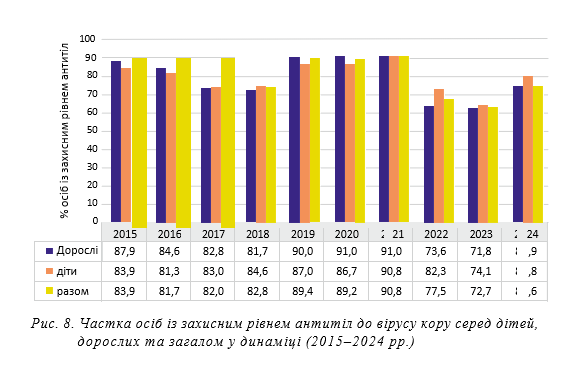
Окрім неналежного рівня охоплення щепленнями та поступового зниження післявакцинального імунітету, про ризики якого дедалі частіше повідомляється, існують й інші причини захворюваності вакцинованих [26]. Підкреслюється, що, як це не парадоксально, кількість так званих проривних випадків кору (у вакцинованих осіб) зростає разом зі збільшенням загального охоплення вакцинацією. В ендемічних районах такі випадки становлять менше 10% від загальної кількості хворих на кір, тоді як при високому охопленні — їх частка перевищує 10%. Причинами сприйнятливості вакцинованих може бути повна відсутність гуморальної відповіді (близько 5% вакцинованих) та, як говорилося вище, поступове зниження імунітету після 2-ої дози вакцини (у 2–10% вакцинованих). У другому випадку при інфікуванні спостерігається нижче вірусне навантаження та легший клінічний перебіг (модифікований кір), тобто вакцинація знижує ризик ускладненого перебігу кору. Це трапляється через 6–26 років після введення останньої дози вакцини [28]. Зазначається, що сформована ситуація може бути пов’язана зі зміною потреб у вакцинації в умовах сучасних глобальних викликів (наприклад, подорожами, міграцією, щільністю населення). Тому необхідно посилити готовність до спалахів, включаючи використання високоякісних систем епідеміологічного нагляду для моніторингу епідеміологічної ситуації. Однак на тлі цих заходів дещо більшу користь, як підкреслюють автори, може принести вдосконалення існуючих вакцин [29]. Необхідність розгляду проблеми нових вакцин проти кору обговорюється й іншими авторами [30], хоча деякі автори підкреслюють, що теперішні вакцини залишаються ефективними проти сучасних циркулюючих вірусів генотипів B3, D4 та D8 [31]. Водночас було визначено два субгенотипи генотипу D4 (D4.1 та D4.2), які відрізнялися за здатністю нейтралізувати моноклональні антитіла до вакцинного штаму. D4.1 був виділений переважно в Кенії та Ефіопії, тоді як D4.2, який був стійкий до моноклональних антитіл, — переважно у Франції та Великій Британії, країнах з більш високим рівнем охоплення вакцинацією. Цікаво, що віруси D4.2 показали тенденцію до зниження нейтра- лізації сироватками, отриманими приблизно від 60–80% північноамериканських донорів[32]. Є повідомлення щодоекспериментальних данихрозробки вакцин із підвищеною імуногенністю із використанням рекомбінантних штамів вірусукору з підвищеною експресією повнорозмірного білка гемаглю- тиніну. При цьому один із штамів виявився більш імуногенним після одноразового введення дози, яка відповідала рівню дози для людини, генетично модифікованим мишам, сприйнятливим до вірусу кору [33]. Рівні охоплення щепленнями та стан колективного специфічного імунітету. Загалом на рівень захворюваності мають впливати показники охоплення щепленнями (рис. 7) та прошарок населення із захисними рівнями антитіл до вірусу кору, який здатний не тільки забезпечити несприйнятливість значної частини населення, але й різко знизити, а в ідеалі й припинити циркуляцію вірусу кору, як це передбачалося при розробці Програми елімінації кору. Говорячи про рівні охоплення КПК-1 та КПК-2, треба пам’ятати, що ці показники стосуються лише дітей віком 1 рік (1 рік 11 міс. 29 днів включно) та 6 років (6 років 11 міс. 29 днів включно), тобто тих вікових груп, які згідно з Календарем щеплень «за віком» отримують вакцинацію та ревакцинацію. Тому вплив на рівні захворюваності цього показника по роках логічно оцінювати з позиції саме тих вікових груп, які повинні бути захищеними. Також треба ураховувати той факт, що при прогалинах у процесі вакцинопрофілактики по роках відбувається накопичення сприйнятливого прошарку, який разом із вакцинованими, серед яких також спостерігається поступове зниження рівня післявакцинальних антитіл, є тим «горючим матеріалом», що підтримує епідемічний процес кору. Перед початком попередньої епідемії кору, рівні охоплення КПК-1 та КПК-2 мали критично низькі значення (відповідно 46,1–63,2% та 31,0–62,1%), а також мали низькі значення і протягом попередніх років, тому ця епідемія була прогнозованою. Надалі, хоча ситуація з рівнями охоплення дещо покращилася, у 2022 р. у зв’язку з широкомасштабною агресією, показники знову знизилися до 74,1% та 69,1% відповідно, що збільшило ризики зростання захворюваності в післяпандемічний період.
Щодо сприйнятливості населення до вірусу кору,
то за період спостереження частка осіб із захисними рівнями антитіл в Україні коливалася в межах 72,7–90,8% (рис. 8). При цьому найвищі показники серед населення реєструвалися в 2019–2021 рр., починаючи з останнього року епідемії кору, коли була найвища захворюваність та паралельно проводилися заходи додаткової вакцинопрофілактики, а також у перші 2 роки пандемії COVID-19, коли захворюваність різко знизилася, але прошарок захищених ще залишався високим. Надалі на тлі відновлення циркуляції вірусу кору (2022–2023 рр.) ці показники мали найнижчі значення, що є свідченням відсутності певний час природного проепідемічування. У другій половині 2023 р. в Україні було проведено
«підчищаючу» імунізацію із застосуванням 260 тис. доз вакцини [34], що сприяло зростанню популяційного рівня захищеності. Серед дітей стабільно вищою частка захищених порівняно з дорослими спостерігається з 2022 р.
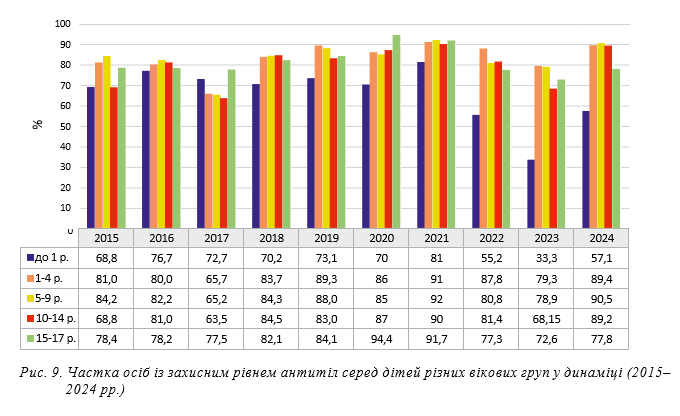
При аналізі імунного прошарку за віковими групами, як і можна було очікувати, найменш захищеними виявилися діти першого року життя. Відсоток захищених серед них коливався від найнижчого — 33,3% у 2023 р. до найвищого — 81,0% у 2021 р. із вираженим зниженням в останні 3 роки (2022–2024 рр.) (рис. 9). Нам невідомо, на якому місяці життя були обстежені ці діти, але в окремі роки показники імунного прошарку серед них навіть перевищують наведені вище літературні дані. Водночас це пояснює найбільші показники захворюваності саме серед дітей до 1 року. Після підйому захворюваності у 2019 році можна відмітити зростання імунного прошарку в усіх вікових групах дітей, яке спостерігалося протягом 2019–2021 рр. із наступним зниженням у 2022–2023 роках. Привертають увагу відносно невисокі рівні захищеності підлітків (15–17 років) у часові проміжки, що передували піку захворюваності у 2019 р., та зростання імунного прошарку в цій віковій групі в 2018–2020 рр. Зазначене є свідченням поступового зниження імунітету після ревакцинації вікової групи 6 років, можливо, прогалин у вакцинації попередніх років та залучення цієї вікової групи в епідемічний процес у 2018–2019 рр. У 2022–2023 рр. на тлі зниження стану колективного імунітету в усіх вікових групах ця тенденція серед підлітків знову збільшилась.
Якщо зіставити захворюваність, рівні охоплення щепленнями та стан колективного імунітету у вікових групах 1–4 та 5–9 років, які повинні мати післявакцинальний захист, на прикладі 2024 р., то при близьких значеннях наявності антитіл (89,4% та 90,5% відповідно), нижчим показником охоплення КПК-2 ніж КПК-1 (83,4% та 91,4% відповідно) захворюваність у віковій групі 5–9 років була в 2,3 раза нижчою, ніж у 1–4 роки. Найімовірніше, тут має значення підвищення рівнів антитіл завдяки КПК-2 та додаткове проепідемічування за рахунок циркулюючих вірусів, ймовірність якого збільшується з віком. Водночас існуючий рівень охоплення щепленнями є недостатнім, щоб зупинити циркуляцію як ендемічних, так і «завізних» вірусів кору, що підтримуватме захворюваність у всіх вікових групах. Підсумовуючи наведену інформацію, слід наголосити, що епідемічна ситуація з кору у світі в післяпандемічний період, попри багаторічну вакцинопрофілактику, значно погіршилася. У низці країн це навіть створює загрозу втрати раніше досягнутого статусу елімінації (наприклад, Канада, Ізраїль). Захворюваність серед вакцинованих та їх участь в епідемічному процесі кору ставлять під сумнів перспективу досягнення елімінації цієї інфекції.
Висновки
- У післяпандемічному періоді відмічається виражена інтенсифікація епідемічного процесу кору, зокрема й у Європейському (127 350 випадків у 2024 р.) та Американському регіонах ВООЗ (США — на 11.2025 р. 1 753 випадки, Канада — на 15.11.2025 р. 5 222 випадки). На цьому тлі Канада навіть втратила статус території, на якій було досягнуто елімінації кору. В Україні також спостерігається циклічний підйом кору, але набагато нижчий, ніж у країнах ЄС/ЄЕС.
- Досить значною є участь в епідемічному процесі кору вакцинованих як в Україні, так і в інших країнах. Згідно з аналізом літературних даних та власних досліджень, серед основних факторів, що цьому сприяють, є зниження специфічного імунітету зі збільшенням часу, що минув після останнього щеплення та глобалізація міграційних процесів. Крім того, обговорюються питання необхідності удосконалення вакцин та подальшого вивчення антигенної відповідності циркулюючих та вакцинних варіантів вірусів кору.
- В Україні протягом 2015–2024 рр. серед обстежених частка осіб із захисними рівнями антитіл коливалася в межах 72,7–90,8%. Ці показники мали найнижчі значення в 2022–2023 рр., що є наслідком відсутності природного проепідемічування в перші роки пандемії COVID-19. Найменш захищеними були діти першого року життя (33,3–81,0%). Такі дані свідчать про постійне існування прошарку сприйнятливих до кору осіб та їх подальшу потенційну участь у підтримці епідемічного процесу.
Література
Ось оформлений список літератури (пронумеровано, прибрано зайві пробіли та розриви, без зміни змісту):
Література
- Задорожна В. І., Сергеєва Т. А., Винник Н. П., Маричев І. Л., Брижата С. І. Кір в Україні. Динаміка захворюваності та перспективи боротьби. Інфекційні хвороби. 2024; 1(115): 4–13.
- Zadorozhnaya V. I. & Golubovskaya O. A. Measles in Ukraine: an Undeclared Epidemic. Clinical infectology and parasitology. 2019; 2: 150–157 [in Russian].
- Indenbaum V., Bucris E., Friedman K. et al. Measles Sequencing: Lessons Learned from a Large-Scale Outbreak. Viruses. 2025; 17(7):913. DOI: https://doi.org/10.3390/v17070913
- Measles — Annual Epidemiological Report for 2024, European Centre for Disease Prevention and Control. Sweden. Retrieved from https://coilink.org/20.500.12592/3b633g1 on 23 Nov 2025.
- ECDC. Measles. In: ECDC. Annual Epidemiological Report for 2024. Stockholm: ECDC. 2025. https://www.ecdc.europa.eu/en/publications-data/measles-annual-epidemiological-report-2024
- European Region reports highest number of measles cases in more than 25 years — UNICEF, WHO/Europe. 13 March 2025 https://www.who.int/europe/news/item/13-03-2025-european-region-reports-highest-number-of-measles-cases-in-more-than-25-years—unicef–who-europe
- [Risk factors and control measures in measles outbreaks in countries of the Region of the Americas, 2017-2023]. Pastor D, Bravo-Alcántara P, Durón R. et al. Rev Panam Salud Publica. 2024; 48:e105. [Spanish.] DOI: https://doi.org/10.26633/rpsp.2024.105
- World Health Organization (28 April 2025). Disease Outbreak News; Measles in the Region of the Americas. Available at: https://www.who.int/emergencies/disease-outbreak-news/item/2025-DON565
- US Measles Cases Hit Highest Level Since Declared Eliminated in 2000. Johns Hopkins Bloomberg School of Public Health. Published July 07, 2025. https://publichealth.jhu.edu/ivac/2025/us-measles-cases-hit-highest-level-since-declared-eliminated-in-2000
- CDC. Measles Cases and Outbreaks. Updated on Nov. 19, 2025. https://www.cdc.gov/measles/data-research/index.html
- World Health Organization (27 March 2025). Disease Outbreak News; Measles in the United States of America. Available at: https://www.who.int/emergencies/disease-outbreak-news/item/2025-DON561
- CDC. Measles Cases and Outbreaks. Nov. 26, 2025. https://www.cdc.gov/measles/data-research/index.html
- ECDC. Measles. In: Annual epidemiological report for 2019. Stockholm: ECDC; 2020. https://www.ecdc.europa.eu/sites/default/files/documents/measles-2019-aer.pdf
- Measles cases in the United States 1919 to 2025. Our World in Data. https://ourworldindata.org/grapher/number-of-measles-cases
- CDC. MMWR. Measles — United States, January 1, 2020–March 28, 2024. Weekly/April 11, 2024/73(14); 295–300
- Number of new cases of measles (rubeola) in the U.S. from 1985 to 2025. Statista. November 12, 2025. https://www.statista.com/statistics/186678/new-cases-of-measles-in-the-us-since-1950/
- Number of measles cases reported in the United States from 2020 to 2024, by vaccination status. Statista. Data only from Q1 of 2024. https://www.statista.com/statistics/1469718/measles-cases-number-in-the-us-by-vaccination-status/
- Webster P. Canada’s loss of measles-free status highlights public health gaps. 2025. The Lancet; 406 (10518): 2407–2408. DOI: https://doi.org/10.1016/S0140-6736(25)02361-X
- Weekly surveillance reports and monitoring maps for measles and rubella. Week 46 (November 9 to 15, 2025). Last updated: 2025-11-24. https://health-infobase.canada.ca/measles-rubella/
- The duration of maternal measles antibodies in children. Kiliç A., Altinkaynak S., Ertekin V., Inandi T. J. Trop Pediatr. 2003; 49(5):302–305. DOI: https://doi.org/10.1093/tropej/49.5.302
- Leuridan E., Hens N., Hutse V., Ieven M., Aerts M., Van Damme P. Early waning of maternal measles antibodies in era of measles elimination: longitudinal study. 2010. BMJ; 340:c1626. DOI: https://doi.org/10.1136/bmj.c1626
- Gagneur A., Pinquier D., Aubert M. et al. Kinetics of decline of maternal measles virus-neutralizing antibodies in sera of infants in France in 2006. Clin Vaccine Immunol. 2008; 15(12):1845–1850. DOI: https://doi.org/10.1128/cvi.00229-08
- Congera P., Maraolo A. E., Parente S., Moriello Sch. N., Bianco V., Tosone G. Measles in pregnant women: A systematic review of clinical outcomes and a meta-analysis of antibodies seroprevalence. Infect. 2020 Feb; 80(2):152–160. DOI: https://doi.org/10.1016/j.jinf.2019.12.012
- Measles in Vaccinated People: Epidemiology and Challenges in Surveillance and Diagnosis in the Post-Elimination Phase. Spain, 2014–2020. López-Perea N., Fernández-García A., Echevarría J. E., de Ory F., Pérez-Olmeda M., Masa-Calles J. Viruses. 2021; 13(10):1982. DOI: https://doi.org/10.3390/v13101982
- Robert A., Suffel A. M., Kucharski A. J. Long-term waning of vaccine-induced immunity to measles in England: a mathematical modelling study. Lancet Public Health. 2024; 9(10):e766–e775. DOI: https://doi.org/10.1016/s2468-2667(24)00181-6
- Moss W. Measles in Vaccinated Individuals and the Future of Measles Elimination. Clinical Infectious Diseases. 2018; 67(9):1320–1321. DOI: https://doi.org/10.1093/cid/ciy306
- Bitzegeio J., Majowicz S., Matysiak-Klose D., Sagebiel D., Werber D. Estimating age-specific vaccine effectiveness using data from a large measles outbreak in Berlin, Germany, 2014/15: evidence for waning immunity. Euro Surveill. 2019; 24(17):1800529. PMID: https://pubmed.ncbi.nlm.nih.gov/31039834/
- Fappani C., Gori M., Canuti M. et al. Breakthrough Infections: A Challenge towards Measles Elimination? Microorganisms. 2022; 10(8):1567. DOI: https://doi.org/10.3390/microorganisms10081567
- Kauffmann F., Heffernan C., Meurice F., Ota MOC., Vetter V., Casabona G. Measles, mumps, rubella prevention: how can we do better? Expert Rev Vaccines. 2021; 20(7):811–826. DOI: https://doi.org/10.1080/14760584.2021.1927722
- Melenotte C., Zandotti C., Gautret P., Parola P., Raoult D. Measles: is a new vaccine approach needed? Lancet Infect Dis. 2018; 18(10):1060–1061. DOI: https://doi.org/10.1016/s1473-3099(18)30543-7
- Pacenti M., Maione N., Lavezzo E. et al. Measles Virus Infection and Immunity in a Suboptimal Vaccination Coverage Setting. Vaccines (Basel). 2019; 7(4):199. DOI: https://doi.org/10.3390/vaccines7040199
- Muñoz-Alía M. Á., Muller C. P., Russell S. J. Antigenic Drift Defines a New D4 Subgenotype of Measles Virus. Virol. 2017; 91(11):e00209-17. DOI: https://doi.org/10.1128/jvi.00209-17
- Julik E. & Reyes-Del Valle J. Generation of a More Immunogenic Measles Vaccine by Increasing Its Hemagglutinin Expression. J Virol. 2016; 90(11):5270–5279. DOI: https://doi.org/10.1128/jvi.00348-16
- МОЗ змінило стратегію реагування на спалахи кору — Кузін. Укрінформ. 06.12.2023. https://www.ukrinform.ua/rubric-health/3796717-moz-zminilo-strategiu-reaguvanna-na-spalahi-koru-kuzin.html
Відомості про авторів:
Задорожна В. І. — д. мед. н., проф., чл.-кор.
НАМН України, директор ДУ «Інститут епідеміології та інфекційних хвороб ім. Л. В. Громашевського НАМН України». ORCID: 0000-0002-0917-2007
Шагінян В. Р. — д. мед. н., старший науковий співробітник, завідувачка відділу діагностики інфекційних та паразитарних хвороб. ДУ «Інститут епідеміології та інфекційних хвороб ім. Л. В. Громашевського НАМН України». ORCID: 0000-0002-2746-3414
Сергеєва Т. А. — д. мед. н, старша наукова співробітниця, завідувачка лабораторії епідеміології інфекційних хвороб Центру епідеміологічного нагляду ДУ «Інститут епідеміології та інфекційних хвороб ім. Л. В. Громашевського НАМН України». ORCID: 0000-0001-6488-4042
Маричев І. Л. — к. мед. н., завідувач лабораторії вакцинокерованих інфекцій та вакцинопрофілактики ДУ «Інститут епідеміології та інфекційних хвороб ім. Л. В. Громашевського НАМН України». ORCID: 0000-0001-6488-4042
Винник Н. П. — к. мед. н., старша наукова співробітниця лабораторії вакцинокерованих інфекцій та вакцинопрофілактики ДУ «Інститут епідеміології та інфекційних хвороб ім. Л. В. Громашевського НАМН України».
ORCID: 0000-0002-5608-005X
Демчишина І. В. — завідувачка референс-лабораторією з діагностики ВІЛ/СНІДу, вірусологічних та особливо небезпечних патогенів ДУ «Центр громадського здоров’я Міністерства охорони здоров’я України».
Information about the authors:
Zadorozhna V. I. — Doctor of Medicine, Professor, Corresponding Member of the NAMS of Ukraine, Director of the State Institution «L. V. Hromashevsky Institute of Epidemiology and Іnfectious Diseases of the NAMS of Ukraine». ORCID: 0000-0002-0917-2007
Shahinian V. R. — Doctor of Medicine, Senior Researcher, Head of the Department of Diagnostics of Infectious and Parasitic Diseases of the SI «The L. V. Hromashevsky Institute of Epidemiology and Infectious Diseases of the NAMS of Ukraine».
ORCID: 0000-0002-2746-3414
Serheieva T. A. — Dr. Sci. (Medicine), Senior Researcher, Head of the Epidemiology of Infectious Diseases Laboratory, Center for Epidemiological Surveillance, SI «The L. V. Hromashevsky Institute of epidemiology and infectious diseases of the NAMS of Ukraine». ORCID: 0000-0001-6488-4042
Marychev I. L. — PhD (Medicine), Head of Laboratories for vaccine-preventable infections and vaccine prophylaxis of the SI «The L. V. Hromashevsky Institute of Epidemiology and Infectious Diseases of the NAMS of Ukraine».
ORCID: 0000-0001-6488-4042
Vynnyk N. P. — PhD (Medicine), Senior Researcher of Laboratories for vaccine-preventable infections and vaccine prophylaxis of the SI «L. V. Hromashevsky of Epidemiology and Infectious Diseases Institute of the NAMS of Ukraine». ORCID: 0000-0002-5608-005X
Demchyshyna I. V. — Head of the Reference Laboratory for Diagnostics of HIV/AIDS, Virological and Particularly Dangerous Pathogens of the SI «Center for Public Health of the Ministry of Health of Ukraine».
Дата надходження статті: 12.12.2025 р. Дата рецензування: 19.12.2025 р. Дата публікації: 28.01.2026 р.
