Ураження нервової системи вірусної етіології та їх діагностика
УДК: 616.8+578.7+616-039.3
DOI: https://doi.org/10.61948/prevmed- 2025-2-11
В. Р. Шагінян, І. В. Фільчаков, О. Л. Панасюк, П. А. Дьяченко
ДУ «Інститут епідеміології та інфекційних хвороб ім. Л. В. Громашевського НАМН України»
Актуальність. Інфекційні ураження центральної нервової системи (ЦНС) — досить поширені захворювання, які помилково можуть бути розцінені як соматичні неврологічні хвороби. За даними літератури, етіологія менінгіту встановлюється приблизно лише в третині випадків, що зумовлено певними труднощами діагностики. Найпоширенішими є вірусні менінгіти (ВМ), які викликаються збудниками різних сімейств герпесвірусів (ГВ). Персистенція ГВ у клітинах мозку може бути причиною хронічних неврологічних уражень ЦНС, а також слугувати тригером у виникненні аутоімунних захворювань.
Мета роботи — проаналізувати етіологію захворювань ЦНС в Україні та країнах ЄС за даними статистичної звітності й охарактеризувати сучасні підходи до їх діагностики.
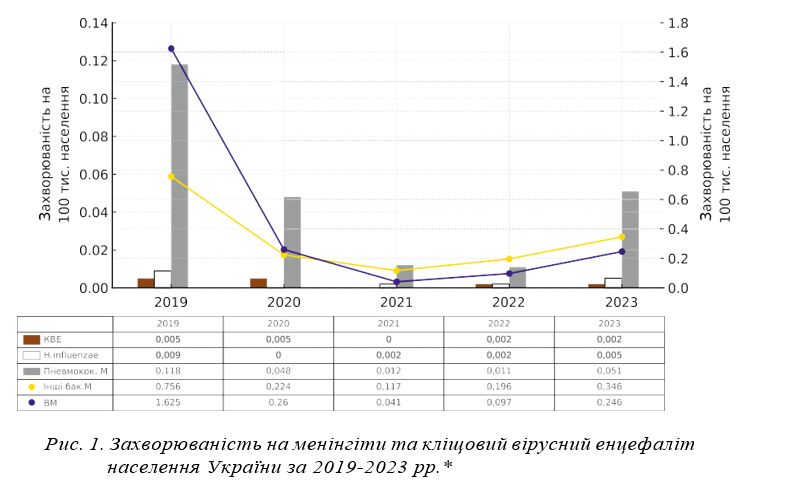
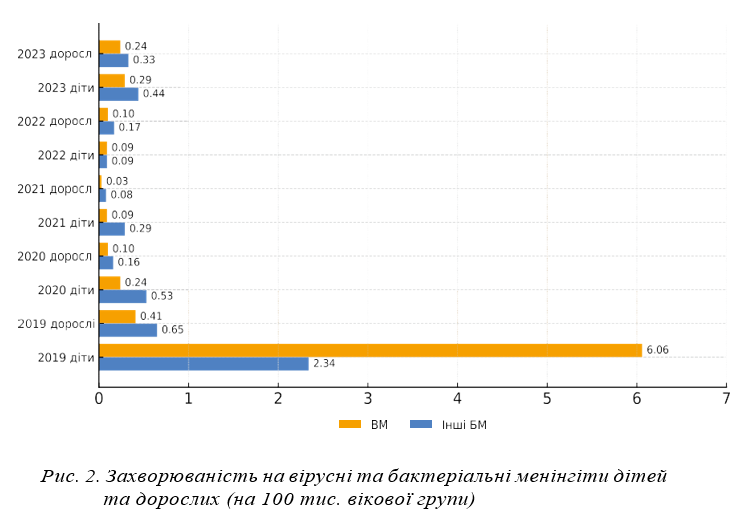
Результати та їх обговорення. В Україні у статистичних формах щодо інфекційної захворюваності реєструються лише гострі форми інфекційних уражень ЦНС: ВМ (загалом без вказування їх етіології), бактеріальні менінгіти (окремо пневмококовий менінгіт, менінгіт, викликаний H. іnfluenzae та інші бактеріальні менінгіти), кліщовий вірусний енцефаліт. В країнах ЄС ВМ не підлягають обов’язковій реєстрації. За останні 5 років в Україні найвищі показники захворюваності на вірусні та інші бактеріальні менінгіти зареєстровано у 2019 р. У 2020–2021 рр. спостерігалось зниження захворюваності на всі нозологічні форми менінгітів, що може бути пов’язано з пандемією COVID-19. У 2023 р. захворюваність на менінгіти почала зростати, зокрема через збільшення захворюваності на ВМ, але не досягнула рівня 2019 р. Протягом всього періоду спостереження захворюваність дітей на провідні форми менінгітів — вірусні та бактеріальні — була вищою, ніж дорослих, що співпадає із загальними світовими тенденціями.
Зважаючи на дані офіційної реєстрації інфекційних хвороб, поширеність ВМ різної етіології встановлюється лише під час проведення окремих наукових досліджень. За даними досліджень, проведених у різних країнах, найчастішим етіологічним чинником ВМ є ентеровіруси (EV), друге місце належить ГВ (HSV 1/2, VZV).
Сформульовані основні положення діагностики уражень ЦНС. Головним субстратом, дослідження якого дозволяє визначити етіологію захворювання, є спинномозкова рідина (СМР). Дослідження СМР має супроводжуватися одночасним дослідженням крові пацієнта. Лабораторні дослідження насамперед слід сфокусувати на етіологічних чинниках: які найчастіше ідентифікуються при зазначених хворобах (EV, HSV 1/2, VZV); проти яких є ефективна специфічна терапія; значимі для громадського здоров’я. Для визначення етіології гострих вірусних уражень ЦНС найбільш доцільно використовувати метод ПЛР. При помірних патологічних змінах у СМР та негативних результатах ПЛР-дослідження виникають підстави підозрювати хронічний інфекційний або аутоімунний процес у ЦНС. У таких випадках особливого значення для діагностики та встановлення етіології хронічних уражень ЦНС набуває метод визначення інтратекального синтезу IgG та специфічних антитіл.
Висновки. Вірусні ураження ЦНС представляють значну та недостатньо вивчену проблему клінічної практики. Встановити їх дійсну поширеність сьогодні неможливо, зокрема у зв’язку із необов’язковістю реєстрації різних етіологічних форм гострих та хронічних вірусних уражень ЦНС. За даними наукових досліджень, етіологічним чинником цих хвороб у переважній більшості виступають персистуючі збудники різних сімейств ГВ. Необхідною умовою встановлення діагнозу при ураженнях ЦНС є проведення люмбальної пункції та дослідження ліквору. Додатковим методом, який допомагає встановити наявність запального процесу в ЦНС, та його етіологію є визначення інтратекального синтезу IgG та специфічних антитіл до вірусних збудників.
Ключові слова: нервова система, вірусні інфекції, діагностика.
R. Shahinian, I. V. Filchakov, V. Panasyuk, P. A. Dyachenko
LESIONS OF THE NERVOUS SYSTEM OF VIRAL ETIOLOGY AND THEIR DIAGNOSTICS
SI “The L. V. Hromashevskyi Institute of Epidemiology and Infectious Diseases of NAMS of Ukraine”, Kyiv
Background. Infectious lesions of the central nervous system (CNS) are quite common diseases which may be mistakenly regarded as somatic neurological diseases. Based on the literature, the etiology of meningitis is established in approximately only one third of cases, due to certain diagnostic difficulties. The most common are viral meningitis (VM), which are caused by pathogens of various herpesvirus (HSV) families. The persistence of HSV in brain cells can cause chronic neurological damage to the central nervous system and also serve as a trigger for autoimmune diseases.
The aim of the study is to analyze the etiology of CNS diseases in Ukraine and EU countries based on statistical reporting and to characterize current approaches to their diagnosis.
Results and discussion. In Ukraine, only acute forms of infectious CNS lesions are registered in statistical forms on infectious diseases: VMs (generally without their etiology), bacterial meningitis (separately pneumococcal meningitis, meningitis induced by H. influenzae and other bacterial meningitis), tick-borne viral encephalitis. In EU countries, VMs are not subject to mandatory registration. Over the past 5 years in Ukraine, the highest incidence of viral and other bacterial meningitis was registered in 2019. In 2020–2021, there was a decrease in the incidence of all nosological forms of meningitis, which may be associated with the COVID-19 pandemic. In 2023, the incidence of meningitis began to increase, including due to an increase in the incidence of VM, but did not reach the level of 2019. Throughout the whole study period, the incidence among children of the leading forms of meningitis — viral and bacterial — was higher than among adults, which is in line with general global trends.
Based on the official registration of infectious diseases, the prevalence of VM of various etiologies is established only in certain scientific studies. According to studies conducted in different countries, enteroviruses (EV) are the most common etiologic factor of VM, followed by HSV 1/2 and VZV.
The basic principles of diagnostics of CNS lesions are summarized. The main substrate, the study of which allows to determine the etiology of the disease is cerebrospinal fluid (CSF). CSF testing should be accompanied by a corresponding blood test of the patient. Laboratory tests should primarily focus on etiologic factors: those that are most commonly identified in the specified diseases (EV, HSV 1/2, VZV); against which specific therapy is effective; and those that are significant for public health. To determine the etiology of acute viral CNS lesions, it is most appropriate to use the PCR method. In case of moderate pathological changes in CSF and negative results of PCR testing, there are grounds to suspect a chronic infectious or autoimmune process in the CNS. In such cases, the method of determining the intrathecal synthesis of IgG and specific antibodies is of particular importance for the diagnosis and establishment of the etiology of chronic CNS lesions.
Conclusions. Viral lesions of CNS are a significant and insufficiently studied problem of clinical practice. It is currently impossible to establish their actual prevalence, in particular, due to the fact that it is not mandatory to register various etiologic forms of acute and chronic viral CNS lesions. According to scientific studies, the etiological factor of these diseases is overwhelmingly persistent pathogens of various HSV families. A necessary condition for establishing a diagnosis of CNS lesions is a lumbar puncture and CSF testing. An additional method that helps to establish the presence of an inflammatory process in the CNS and its etiology is the determination of intrathecal synthesis of IgG and specific antibodies to viral pathogens.
Key words: nervous system, viral infections, diagnostics.
|
апальні захворювання нервової системи (ЗЗНС), до яких належать менінгіти, енцефаліти, мієліти, абсцеси, складають 30–40% всієї неврологічної патології. ЗЗНС характеризуються тяжким перебігом та займають 3–4 місце серед причин тривалої непрацездатності та інвалідизації у осіб молодого віку. При проникненні до центральної нервової системи (ЦНС) інфекційні агенти викликають низку патологічних змін, характер яких залежить від збудника, стану організму людини (локальних бар’єрів, імунної системи), преморбідного фону тощо. Досить часто інфекційні ураження ЦНС можуть перебігати під маскою різних неврологічних станів або ускладнень соматичних хвороб. Своєчасне встановлення діагнозу дозволяє якомога раніше розпочати терапію, покращити прогноз
для життя та знизити ризик інвалідизації пацієнтів.
Менінгіти і енцефаліти, менінгоенцефаліти посідають провідне місце серед ЗЗНС. При цьому, за даними літературних джерел, етіологія менінгіту встановлюється приблизно лише в третині випадків [1–3]. За даними досліджень, в яких проаналізована етіологія менінгітів та енцефалітів, у різних країнах переважають саме вірусні менінгоенцефаліти. Захворюваність на серозні (у переважній більшості — вірусні) менінгіти складала 1,24 на 100 тис. населення у Великій Британії [4], 3,6 на 100 тис. населення — в Данії [5], 6,4 на 100 тис. населення — в Катарі [6], 7,6 на 100 тис. дорослих — у США [7].
Встановлення етіології вірусних менінгітів/енцефалітів представляє певні труднощі, оскільки потребує проведення досліджень спинномозкової рідини (СМР) з використанням сучасних лабораторних технологій — ПЛР (мультиплексний аналіз, метагеномне секвенування нового покоління — mNGS). У більшості лабораторій здійснюється тестування тільки на вірусні збудники хвороб, які потенційно піддаються лікуванню, або ті, які можуть викликати захворювання з несприятливими наслідками [8]. Крім того, комерційні мультиплексні панелі дозволяють визначати тільки найбільш поширені збудники без урахування регіональних (ендемічних) особливостей поширення інфекцій. Тому вирішального значення в діагностиці набуває кваліфікація та обізнаність лікаря — ретельний збір анамнезу, знання клінічних особливостей перебігу певних інфекційних хвороб, насамперед ендемічних, та призначення, за необхідності, додаткових досліджень.
За даними досліджень, проведених у різних країнах, найбільш частим етіологічним чинником серозного (вірусного) менінгіту є ентеровіруси (EV), друге місце належить герпесвірусам [9–12]. Актуальними є також краснушні, корові та кліщові енцефаліти. Ентеровірусні менінгіти найчастіше реєструють у дітей. Розвиток вірусного ураження ЦНС часто відбувається на тлі персистенції збудника в організмі. Найбільш вивченими в цьому плані вважаються віруси герпесу. Саме ця здатність герпесвірусів (ГВ) зумовлює можливість розвитку в організмі людини різних форм інфекційного процесу — гострої, латентної та хронічно рецидивуючої, при цьому можливий перехід однієї форми в іншу.
ГВ людини підрозділяють на підсімейства альфа-, бета- та гамма. Альфа-ГВ включають вірус простого герпесу типу 1 і типу 2 (HSV-1 і HSV-2) та вірус вітряної віспи (VZV або HHV-3). До бета-ГВ відносять цитомегаловірус
(HCMV або HHV-5), HHV-6 та HHV-7. Гамма-ГВ включають вірус Епштейна-Барр (EBV або HHV-4) та ГВ, асоційований із саркомою Капоши (HHV-8) [13–15].
Значущість різних ГВ як етіологічного фактору менінгітів/енцефалітів відрізняється в різних країнах. За тяжкістю перебігу і за особливостями клінічних проявів ГВ ураження ЦНС можуть варіювати від легких субклінічних форм до важких некротичних енцефалітів, що супроводжуються високою летальністю та інвалідизацією хворих. Як етіологічні чинники найчастіше згадуються VZV та HSV-1 та HSV-2, саме ці три ГВ здатні вражати ЦНС незалежно від імунного статусу пацієнта. Gha-Hyun Lee та співавт. вказують, що HSV-1 зазвичай викликав енцефаліт з несприятливим прогнозом; другим за значимістю в аналізованій групі хворих був HHV-6 [16]. За даними M. A. Aldriweesh, інфекції ЦНС, зумовлені HSV-2 та VZV були пов’язані з низьким ризиком смертності та неврологічних ускладнень [17]. За результатами досліджень, проведених в Єгипті [18], третім за значущістю етіологічним агентом був цитомегаловірус. Як етіологічний фактор згадується також EBV. За даними дослідження, проведеного в Україні [19], показана висока частка мікст-інфекції двома ГВ та моноінфекції EBV. Узагальнюючи наведені вище дані, можна визначити такий спектр провідних збудників вірусних менінгітів/енцефалітів: EV, VZV, HSV-1, HSV-2, HHV-6, CMV, EBV.
Як було зазначено раніше, через персистенцію ГВ можуть викликати не тільки гострі (менінгіти, енцефаліти), а й рецидивуючі або хронічні неврологічні ураження ЦНС. Хронічні ГВ індуковані запальні процеси можуть слугувати тригером у виникненні аутоімунних захворювань нервової системи [20, 21]. Була сформульована гіпотеза щодо вірусної взаємодії між HHV-6A і EBV як тригерного фактору при розсіяному склерозі (РС) [22].
На сьогодні розроблені та широко використовуються у лікуванні вірусних уражень ЦНС противірусні препарати, переважно це стосується ГВ. Цікавими, на наш погляд, є висновки дослідників, які вивчали вірусні менінгіти в Катарі протягом 2011–2015 рр. Перебіг та наслідки захворювання були схожими серед пацієнтів із вірусними менінгітами різної етіології, зокрема без ідентифікованого збудника. Раннє противірусне лікування не пришвидшувало одужання при менінгіті, спричиненому HSV-2 або VZV [23]. Крім того, автори стверджують, що 83,8% пацієнтів із підтвердженою вірусною етіологією менінгіту отримували неспецифічне лікування — цефтріаксон більше 7 днів. На необґрунтоване та надмірне використання антибіотиків та противірусних препаратів у лікуванні інфекцій ЦНС вказують й інші автори [24, 25]. Із наведених даних можна зробити висновок про те, що питання діагностики та лікування інфекційних уражень ЦНС, особливо вірусної етіології, ще далекі від остаточного вирішення, а обізнаність лікарів у цих питаннях потребує вдосконалення. Ускладнює ситуацію відсутність у лікарів єдиних підходів до обстеження хворих, інтерпретації результатів лабораторних та інструментальних досліджень, призначення адекватної терапії.
Мета роботи — проаналізувати етіологію захворювань ЦНС в Україні та країнах ЄС за даними статистичної звітності та охарактеризувати сучасні підходи до їх діагностики.
Матеріали та методи. В роботі використані дані офіційної звітності МОЗ України та Європейського центру профілактики та контролю хвороб (ECDC, https://www.ecdc. europa.eu/en) за період 2019– 2023 рр.; узагальнені результати вивчення наукової літератури та попередніх власних досліджень.
Результати та їх обговорення. Слід зазначити, що в статистичних формах щодо інфекційної захворюваності реєструються лише гострі форми інфекційних уражень ЦНС. Зокрема, за даними річних звітів МОЗ України
«Інфекційна захворюваність в Україні», реєструються вірусні менінгіти (зокрема без вказування їх етіології), бактеріальні менінгіти та випадки кліщового вірусного енцефаліту (КВЕ). Серед бактеріальних менінгітів окремо виділена захворюваність на пневмококовий менінгіт та менінгіт, викликаний H. іnfluenzae, третя група бактеріальних менінгітів — інші бактеріальні менінгіти. Протягом 2019–2023 рр. найвищі показники захворюваності належали вірусним та іншим бактеріальним менінгітам (рис. 1). У 2020–2021 рр. спостерігалось зниження захворюваності на всі перелічені вище нозологічні форми менінгітів, що може бути пов’язано з пандемією COVID-19, у 2022–2023 рр. почалось зростання захворюваності, але її показники не досягали рівня 2019 року. Слід зазначити, що інфекційна захворюваність загалом в 2020 р. знизилась порівняно із 2019 на 58,4%, у 2021 — на 41,8%, захворюваність на вірусні менінгіти у 2020 р. порівняно із 2019 — на 92,3%, у 2021р порівняно із 2020 — на 67,9%.
Протягом всього періоду спостереження захворюваність дітей на провідні форми менінгітів — вірусні та інші бактеріальні — була вищою, ніж дорослих (рис. 2), що співпадає із загальними світовими тенденціями. Максимальні показники захворюваності як дітей, так і дорослих, спостерігались у 2019 р. Слід відмітити, що тільки в цьому році захворюваність на вірусні менінгіти (ВМ) була вищою, ніж на бактеріальні в обох вікових групах. У подальшому поряд із значним зниженням показників захворюваності спостерігалось деяке переважання бактеріальних менінгітів. У 2023 р. захворюваність на менінгіти почала зростати, зокрема через зростання захворюваності на ВМ.
За даними системи нагляду за інфекційними хворобами ECDC, ми знайшли реєстрацію випадків кліщового вірусного енцефаліту та Лайм нейробореліозу.
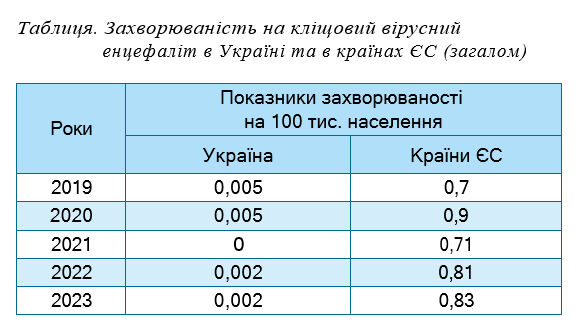
Вірусні менінгіти не підлягають обов’язковій реєстрації в ЄС. Бактеріальні менінгіти реєструються в межах відповідних нозологічних інвазивних захворювань (наприклад, інвазивні менінгококові захворювання). Оскільки нейробореліоз в Україні не реєструється, ми порівняли показники захворюваності на КВЕ в Україні з показниками захворюваності в ЄС (табл.).
Найвищі показники були зареєстровані в Норвегії (більше 6 на 100 тис. населення), Чехії (близько 5 на 100 тис. населення). Близькі до українських показники захворюваності в Румунії, Португалії, Латвії, Литві. Можливо, рівень захворюваності на КВЕ пов’язаний не стільки з географічною зоною, скільки з налагодженістю специфічної діагностики захворювання.
Зважаючи на дані офіційної реєстрації інфекційних хвороб, поширеність ВМ різної етіології встановлюється лише при проведенні окремих наукових досліджень та не узагальнюється у статистичних звітах. Значущість окремих нозологічних форм ВМ для різних країн може бути різною, що визначає необхідність створення протоколів лікування ВМ з урахуванням особливостей їх регіонального поширення.
Важливим фактором для проведення адекватного лікування є встановлення факту інфекційної природи ураження ЦНС, наслідків або стадії патологічного процесу, можливості розвитку аутоімунного процесу. Інструментальні методи досліджень, які широко використовуються в неврологічній практиці (МРТ, КТ тощо), у більшості випадків, не дозволяють достовірно встановити причину захворювання. Значно розширює можливості етіологічної діагностики лабораторне дослідження спинномозкової рідини (СМР). Як рутинні методи лабораторної діагностики у пацієнтів із підозрою на енцефаліт міжнародний консорціум з енцефалітів рекомендує використовувати метод ПЛР для встановлення вірусної етіології захворювання, визначення IgG та олігоклональних смуг у лікворі. Метод ПЛР дозволяє визначати фрагменти генетичного матеріалу збудників, тобто має високу чутливість. Але даний метод найбільш інформативний на першому тижні хвороби (при гострому перебігу). Крім того, при хронічних ураженнях ЦНС може бути отриманий хибнонегативний результат у ПЛР-дослідженні через те, що більшість нейротропних вірусів знаходяться у тканинах мозку, відповідно, їх фрагменти можуть бути присутні у СМР у незначній кількості та короткий проміжок часу. Зокрема, за даними аналізу 100 історій хвороб пацієнтів з хронічними ураженнями ЦНС, які проходили лікування в клініці Інституту, лише у 7% був отриманий позитивний результат ПЛР-дослідження, який би дозволив встановити етіологію захворювання. Отже, ПЛР-дослідження, яке демонструє високу діагностичну цінність при гострому інфекційному процесі, при хронічному процесі у ЦНС, коли потрібно диференціювати інфекційний та аутоімунний процес, має певні обмеження. У таких випадках на допомогу можуть прийти інші діагностичні прийоми. Наявність вогнища запалення у тканинах мозку супроводжується активацією гуморальної імунної відповіді в межах ЦНС — це інтратекальна імунна відповідь. Відрізнити антитіла (IgG), які синтезуються безпосередньо у лімфоїдній тканині мозку від антитіл, що проникають у СМР із кров’яного русла можливо лише за допомогою визначення інтратекального синтезу IgG, зокрема і специфічних. Цей метод має особливе значення для діагностики та встановлення етіології хронічних уражень ЦНС [26, 27]. Для визначення інтратекального синтезу антитіл (ІТСА) використовують спеціальні високочутливі імуноферментні тест-системи та математичну модель розрахунку показників інтратекального синтезу імуноглобулінів з урахуванням проникності гематоенцефалічного бар’єру (ГЕБ). У цьому контексті слід підкреслити, що сам собою факт виявлення у СМР специфічних антитіл класу IgG не має діагностичного значення, оскільки це може бути свідченням не тільки ІТСА, а також високої концентрації антитіл у крові або підвищеної проникності ГЕБ. Крім того, дослідження СМР на наявність специфічних антитіл буде релевантним лише у випадку використання призначених для цього тест-систем. За результатами проведеного нами дослідження [28], частота виявлення антитіл в сироватці крові та СМР обстежених пацієнтів практично повністю співпадала. Зокрема, у СМР антитіла до HSV були присутні в 91,1%, до CMV — у 86,7%, до EBV — у 100% обстежених пацієнтів, що дає підстави стверджувати: встановити етіологію ураження ЦНС на підставі виявлення специфічних антитіл IgG, навіть у СМР, неможливо. Водночас, за даними нашого дослідження, ІТСА до HSV був встановлений у 30,4% випадків (наявність у СМР — у 91,1%), до EBV — у 34,8% (у СМР — 100%). Найбільшу ефективність метод визначення ІТСА продемонстрував для діагностики нейробореліозу. В усіх випадках клінічного діагнозу «нейробореліоз» виявлення ІТСА до боррелій дозволило його лабораторно підтвердити. Виявлення ІТСА може свідчити як про активацію інфекційного процесу, так і про аутоімунну природу запального процесу в ЦНС. Низкою досліджень було показано, що одночасне виявлення ІТСА до вірусу кору, краснухи та VZV — так звана «MRZ-реакція» (скорочення від англійської назви збудників M-measles, R-rubella, Z-zoster), характерне для аутоімунних уражень ЦНС, зокрема для РС [29, 30].
Узагальнюючи питання діагностики уражень ЦНС необхідно підкреслити такі основні положення. Головним субстратом, дослідження якого дозволяє визначити етіологію захворювання, є СМР. Отже, проведення люмбальної пункції для отримання СМР є обов’язковою частиною діагностичного протоколу. Дослідження СМР має супроводжуватися одночасним дослідженням крові пацієнта. Рутинні дослідження СМР включають: визначення цитозу та морфології клітин, визначення вмісту білка, глюкози та С-реактивного білку (СРБ). Вважається, що у пацієнтів із лихоманкою та головним болем в умовах невідкладної допомоги, СРБ є єдиним маркером, який дає можливість диференціювати відсутність менінгіту, асептичного та бактеріального менінгіту [31]. Також слід зазначити, що нормальний вміст загального білка в лікворі ще не свідчить про відсутність патології в ЦНС. На її органічне ураження вказує зміна співвідношень білкових фракцій, яка визначається за допомогою електрофорезу. Важливе значення для оцінки проникності ГЕБ набуває визначення показників альбуміну в сироватці крові та СМР. Це зумовлено тим, що альбумін СМР продукується винятково з альбуміну плазми крові. Співвідношення кількості альбуміну в сироватці крові та СМЖ вважають найважливішим маркером порушення функції ГЕБ. Усі перелічені вище дослідження не є специфічними та дозволяють лише визначити направленість подальших досліджень для верифікації діагнозу, відокремити імовірно вірусну або бактеріальну природу захворювання. Етіологічне уточнення природи при бактеріальних і вірусних інфекціях у пацієнтів з ЗЗНС представляє значні труднощі та має ґрунтуватися на сукупності і послідовності проведення досліджень, перелік яких лікар встановлює індивідуально для кожного хворого. Міжнародний консорціум з енцефалітів рекомендує лабораторні дослідження насамперед сфокусувати на наступних етіологічних чинниках: які найбільш часто ідентифікуються при зазначених хворобах (EV, HSV 1/2, VZV); є ефективна специфічна терапія; значимі для громадського здоров’я. Для визначення етіології гострих вірусних уражень ЦНС найбільш доцільно використовувати метод ПЛР. Найбільші труднощі виникають при помірних патологічних змінах у лікворі та негативних результатах ПЛР-дослідження. У таких випадках виникають підстави підозрювати хронічний інфекційний або аутоімунний процес у ЦНС. Допомогти можуть дослідження, спрямовані на визначення інтратекального синтезу IgG та специфічних антитіл.
Висновки
Вірусні ураження ЦНС представляють значну та недостатньо вивчену проблему клінічної практики. Встановити їх дійсну поширеність на сьогодні майже неможливо, зокрема у зв’язку із необов’язковістю реєстрації різних етіологічних форм гострих та хронічних вірусних уражень ЦНС. За даними наукових досліджень, етіологічним чинником цих хвороб, у переважній більшості виступають персистуючі збудники різних сімейств герпесвірусів. Особливості персистенції цих вірусів полягають в основі виникнення загострень інфекційного або запусканні аутоімунного процесу, діагностика яких представляє певні труднощі. Необхідною умовою встановлення діагнозу при ураженнях ЦНС є проведення люмбальної пункції та дослідження ліквору. Встановити наявність запального процесу в ЦНС та його етіологію допомагає метод визначення інтратекального синтезу IgG та специфічних антитіл до вірусних збудників.
Література
-
Sulaiman T., Salazar L., Hasbun R. Acuteversussubacutecommunity- acquired meningitis: analysis of 611 patients. Medicine (Baltimore) 2017; 96(36): e7984 DOI: 10.1097/MD.0000000000007984.
-
Mcgill F., Heyderman R. S., Michael B. D. et al. The UK joint specialist societies guideline on the diagnosis and management of acute meningitis and meningococcal sepsis in immunocompetent adults. J. Infect. 2016;72(4): 405–438 DOI: 10.1016/j.jinf.2016.01.007.
-
Hasbun R., Rosenthal N., Balada-Llasat J. M. et al. Epidemiology of meningitis and encephalitis in the United States, 2011–2014. Clin. Infect. Dis. 2017; 65(3): 359–363.
-
McGill F., Griffiths M. J., Bonnett L. J. et al. Incidence, aetiology, and sequelae of viral meningitis in UK adults: a multicentre prospective observational cohort study. Lancet Infect Dis. 2018; 18(9):992-1003. DOI: 10.1016/S1473-3099(18)30245-7.
-
Bodilsen J., Storgaard M., Larsen L. et al. Infectious meningitis and encephalitis in adults in Denmark: a prospective nationwide observational cohort study (DASGIB). Clin Microbiol Infect. 2018; Oct.24(10):1102.e1-1102.e5.
-
Abid F. B., Abukhattab M., Ghazouan H. et al. Epidemiology and clinical outcomes of viral central nervous system infections. Int J Infect Dis. 2018; 73:85-90. DOI: 10.1016/j.ijid.2018.06.008.
-
Mount H. R. & Boyle S. D. Aseptic and bacterial meningitis: evaluation, treatment, and prevention. Am. Fam. Phys.2017; 96(5): 314–322.
-
Thao L. T. P., Heemskerk A. D., Geskus R. B. et al. Prognostic models for 9-month mortality in tuberculous meningitis. Clin. Infect. Dis. 2018; 66(4): 523–532.
-
Graf J., Hartmann Ch. J., Lehmann H. C. et al. Meningitis gone viral: description of the echovirus wave 2013 in Germany. BMC Infect Dis. 2019. Nov 29;19(1):1010.
-
Han S-H., Choi H-Y., Kim J-M. et al Etiology of aseptic meningitis and clinical characteristics in immune-competent adults. J Med Virol. 2016; Jan.88(1):175–179.
-
Rohani Н., Arjmand R., Mozhgani S-H. et al. The Worldwide Prevalence of Herpes Simplex Virus Encephalitis and Meningitis: A Systematic Review and Meta-Analysis. Turk Arch Pediatr. 2023. Nov;58(6):580–587.
-
Yakovenko V., Ciobotaro P., Bardenstein R., Zusev M., Zimhony O. The Role of Varicella Zoster Virus (VZV) in Central Nervous System Infectious Syndromes. Can J Infect Dis Med Microbiol. 2024 Nov. 13; 2024(1):6664417. https://doi.org/10.1155/cjid/6664417
-
Hassan S. T. S., Šudomová M., Masarčíková R. Herpes simplex virus infection: An overview of the problem, pharmacologic therapy and dietary measures. Ceska Slov. Farm. 2017; 66:95–102.
-
Hassan S. T. S. Shedding Light on the Effect of Natural Anti- Herpesvirus Alkaloids on SARS-CoV-2: A Treatment Option for COVID-19. Viruses. 2020; 12:E476. DOI: 10.3390/v12040476.
-
Sausen D. G., Reed K. M., Bhutta M. S., Gallo E. S., Borenstein R. Evasion of the Host Immune Response by Betaherpesviruses. Int. J. Mol. Sci. 2021; 22:7503. DOI: 10.3390/ijms22147503.
-
Lee G-H., Kim J., Kim H-W., Cho J. W. Herpes simplex viruses (1 and 2) and varicella-zoster virus infections in an adult population with aseptic meningitis or encephalitis: A nine-year retrospective clinical study. Medicine (Baltimore). 2021. Nov 19;100(46):e27856.
-
Mohammed A., Shafaay E. A., Alwatban S. M. et al. Viruses Causing Aseptic Meningitis: A Tertiary Medical Center Experience With a Multiplex PCR Assay. Front Neurol. 2020. Dec 7; 11:602267.
-
Roshdy W. H., Kandeil A., Fahim M. et al.Epidemiological characterization of viral etiological agents of the central nervous system infections among hospitalized patients in Egypt between 2016 and 2019. Virol J. 2023. Aug 2;20(1):170. DOI: 10.1186/s12985-023-02079-y.
-
Dyachenko P. A., Dyachenko A. G. The Spectrum of Herpesvirus Infections of the Nervous System in Adult Patients in Ukraine: A Prospective Single Center Study. International Neuropsychiatric Disease Journal, ISSN: 2321-7235,Vol.: 9, Issue.: 4. DOI: 10.9734/ INDJ/2017/35179
-
Serafini B., Rosicarelli B., Veroni C., Mazzola G. A., Aloisi F. Epstein- Barr Virus-Specific CD8 T Cells Selectively Infiltrate the Brain in Multiple Sclerosis and Interact Locally with Virus-Infected Cells: Clue for a Virus-Driven Immunopathological Mechanism. J Virol. 2019. Nov 26;93(24):e00980-19. DOI: 10.1128/JVI.00980-19.
-
Thomas O. G., Olsson T. Mimicking the brain: Epstein-Barr virus and foreign agents as drivers of neuroimmune attack in multiple sclerosis. Front Immunol. 2023. Nov 3;14:1304281. DOI: 10.3389/ fimmu.2023.1304281.
-
Walter Fierz. Multiple sclerosis: an example of pathogenic viral interaction? Virol J. 2017. Feb 28;14(1):42. DOI: 10.1186/s12985-017-0719-3.
-
Petersen P. T., Bodilsen J., Phill M. et al. Clinical features and prognostic factors in adults with viral meningitis. Brain. 2023. Sep 1;146(9):3816-3825.
-
Abid F. B., Abukhattab M., Ghazouan H. et al.Epidemiology and clinical outcomes of viral central nervous system infections. Int J Infect Dis. 2018. Aug; 73:85–90. DOI: 10.1016/j.ijid.2018.06.008.
-
McGill F., Griffiths M. J., Bonnett L. J. et al.Incidence, aetiology, and sequelae of viral meningitis in UK adults: a multicentre prospective observational cohort study. Lancet Infect Dis. 2018. Sep;18(9):992–1003.
-
Denes E., Labach C., Durox H. & Ranger-Rogez S. Intrathecal synthesis of specific antibodies as a marker of herpes simplex encephalitis in patients with negative PCR. Swiss Med Wkly. 2010; 140:w13107. Retrieved from www.smw.ch.
-
Otto C., Hofmann J., Finke C. Zimmermann M., Ruprecht K. (2014). The fraction of varicella zoster virus-specific antibodies among all intrathecally-produced antibodies discriminates between patients with varicella zoster virus reactivation and multiple sclerosis. Fluids Barriers CNS.2014; 11(1):3. DOI:10.1186/20458118-11-3.
-
Shaginian V. R., Filchakov I. V., Matyash V. I. et al. Experience of determination of intrathecalsynhesis of antibodies at patients with diseases of the central nervous system. Infectious diseases. 2017; 3(89):24–32. [In Ukrainian].
-
Felgenhauer K. & Reiber H. The diagnostic significance of antibody specifity indices in multiple sclerosis and herpes virus induced diseases of the nervous system. The clinical Investigator. 1992;70: 28-37. doi: 10.1007/BF00422934.
-
Hottenrott T., Dersch R., Berger B., Rauer S., Eckenweiler M., Huzly D., Stich O. The intrathecal, polyspecific antiviral immune response in neurosarcoidosis, acute disseminated encephalomyelitis and autoimmune encephalitis compared to multiple sclerosis in a tertiary hospital cohort. Dersch Fluids Barriers CNS. 2015; 12:27 DOI 10.1186/s12987-015-0024-8.
-
Navarro Marí J. M., Mercedes Ruiz P., Anza D. V. [Laboratory diagnosis of lymphocytic meningitis]. Review Enferm Infecc Microbiol Clin. 2010; 28 (1):56-61. [Article in Spanish] DOI: 10.1016/ S0213-005X(10)70010-0.
Відомості про авторів:
Шагінян В. Р. — д. мед. н., старший науковий співробітник, завідувачка відділу діагностики інфекційних та паразитарних хвороб ДУ «Інститут епідеміології та інфекційних хвороб ім. Л. В. Громашевського НАМН України», Київ. ORCID: 0000-0002-2746-3414
Фільчаков І. В. — к. мед. н., провідний науковий співробітник відділу діагностики інфекційних та паразитарних хвороб ДУ «Інститут епідеміології та інфекційних хвороб ім. Л. В. Громашевського НАМН України», Київ. ORCID: 0009-0007-2091-0641
Панасюк О. Л. — д. мед. н, керівник Центру інфекційних уражень нервової системи ДУ «Інститут епідеміології та інфекційних хвороб імені Л. В. Громашевського НАМН України», Київ. ORCID: 0000-0002-5849-6606
Дьяченко П. А. — к. мед. н., завідувач відділу нейроінфекції Центру інфекційних уражень нервової системи ДУ «Інститут епідеміології та інфекційних хвороб імені Л. В. Громашевського НАМН України», Київ. ORCID 0000-0002-0459-9861
Information about the authors:
Shahinian V. R. — Doctor of Medicine, Senior Researcher, Head of the Department of Diagnostics of Infectious and Parasitic Diseases of the SI «L. V. Hromashevskyi Institute of Epidemiology and Infectious Diseases of NAMS of Ukraine», Kyiv. ORCID: 0000-0002-2746-3414
Filchakov I. V. — Candidate of Medical Sciences, leading researcher of the Department of Diagnostics of Infectious and Parasitic Diseases of the SI «L. V. Hromashevskyi Institute of Epidemiology and Infectious Diseases of NAMS of Ukraine», Kyiv. ORCID: 0009-0007-2091-0641
Panasyuk O. L. — Doctor of Medicine, Head of the Center for Infectious Diseases of the Nervous System of the SI “L. V. Hromashevskyi Institute of Epidemiology and Infectious Diseases of National Academy of Medical Sciences of Ukraine”, Kyiv. ORCID: 0000-0002-5849-6606
Dyachenko P. A. — PhD of medicine, Head of the department of neuroinfection Cеntег of infectious disorders of the nervous system, SI «L. V. Hromashevskyi institute of epidemiology and infection diseases of NAMS of Ukraine», Kyiv. ORCID 0000-0002-0459-9861
