Інфекційні хвороби: світові виклики сьогодення

УДК: 616.9+332.025
DOI:https://doi.org/10/61948/prevmed-2025-3-2
В. І. Задорожна, В. Р. Шагінян, І. Л. Маричев,
Н. П. Винник, І. Г. Кононова
ДУ «Інститут епідеміології та інфекційних хвороб ім. Л. В. Громашевського НАМН України», Київ, Україна
Резюме. В огляді надана аналітична характеристика найбільш важливих інфекційних хвороб, поширених у світі у 2024–2025 роках, за даними інформаційних матеріалів ВООЗ та CDC. Важливою проблемою сучасності є поява нових (емерджентних) та ре-емерджентних (які виникли знову) інфекцій. Яскравим прикладом емерджентних інфекцій є COVID-19, ре-емерджентних — мавпяча віспа. Коло можливих майбутніх збудників інфекційних хвороб постійно розширюється, насамперед завдяки вірусам-збудникам хвороб тварин, пристосування яких до людського організму відбувається внаслідок генетичних змін та поширення від людини до людини за допомогою нових шляхів передачі збудників. У 2024–2025 рр. ризик для здоров’я населення становили наступні хвороби. Серед інфекцій з повітряно-крапельним механізмом передачі збудника, як завжди, домінували грип та ГРВІ, але найбільшу увагу привертають до себе випадки, зумовлені вірусами пташиного грипу A(H5N1), A(H5N2), A(H9N2). Серед добре відомих крапельних інфекцій слід згадати кір, поширення хвороби триває в країнах ЄС та США. Найвищі показники захворюваності — серед дітей 1–5 років. Серед кишкових інфекції, які мають серйозне значення на світовому рівні, ВООЗ відмічає холеру. Враховуючи кількість спалахів та їх географічне розширення, а також нестачу вакцин та інших ресурсів, ВООЗ оцінює ризик на глобальному рівні як дуже високий, і подія залишається класифікованою як надзвичайна ситуація 3-го ступеня. Серед актуальних зоонозних інфекцій ВООЗ виділяє мавпячу віспу, хворобу Ебола, геморагічну лихоманку Chapare. Стосовно мавпячої віспи ВООЗ повідомляла, що у 2024–2025 рр. у всьому світі триває низький рівень передачі вірусу, нові випадки в неендемічних країнах, пов’язані з подорожами. У 2025 р. спалахи захворювання реєструються переважно в Демократичній Республіці Конго, Бурунді та Уганді. Важливою проблемою залишаються трансмісивні хвороби: хвороба Зіка, гарячка Денге, хвороби Марбург. Існує ризик поширення хвороби Oropouche на міжнародному рівні. Характерною рисою сучасності є поширення трансмісивних інфекцій на неендемічні регіони, що пов’язано із глобалізацією міграційних процесів, розширенням ареалу різних видів переносників у зв’язку зі зміною кліматичних умов.
Ключові слова: інфекційні хвороби, емерджентні, ре-емерджентні інфекції, зоонози, трансмісивні інфекції.
I. Zadorozhna, V. R. Shahinian, I. L. Marychev,
P. Vynnyk, I. G. Kononova
INFECTIOUS DISEASES: GLOBAL CHALLENGES TODAY
SI “The L. V. Hromashevsky Institute of Epidemiology and Infectious Diseases of NAMS of Ukraine”, Kyiv, Ukraine
Abstract. The review provides an analytical description of the most important infectious diseases prevalent worldwide in 2024–2025, based on information from the WHO and CDC. An important problem of our time is the emergence (emerging) and re-emerging (recurring) infections. A striking example of emerging infections is COVID-19, and of re-emerging infections is monkey pox. The range of possible future infectious disease pathogens is constantly expanding, primarily due to animal disease-causing viruses, which adapt to the human body as a result of genetic changes and spreading from person to person through new transmission routes. In 2024–2025, the following diseases posed a risk to public health. Among infections with airborne transmission of the pathogen, influenza and SARS dominated as usual, but the most attention was drawn to cases caused by avian influenza viruses A(H5N1), A(H5N2), and A(H9N2). Among the well-known droplet infections, measles should be mentioned, the dissemination of which continues in the EU countries and the USA. The highest incidence rates are among children aged 1–5 years. Among intestinal infections that are of serious importance at the global level, the WHO notes cholera. Based on the number of outbreaks and their geographical spread, as well as the lack of vaccines and other resources, the WHO assesses the risk at the global level as very high, and the event remains classified as a Level 3 emergency. Among the current zoonotic infections, the WHO highlights monkey pox, Ebola, and Chapare hemorrhagic fever. With regard to monkey pox, the WHO reported that in 2024–2025, the level of virus transmission remained low worldwide, with new cases in non-endemic countries associated with travel. In 2025, outbreaks of the disease are mainly registered in the Democratic Republic of Congo, Burundi, and Uganda. Transmissible diseases remain an important problem: Zika virus disease, dengue fever, and Marburg disease. There is a risk of international dissemination of Oropouche disease. A characteristic feature of modern times is the expansion of transmissible infections to non-endemic regions, which is associated with the globalization of migration processes and the extension of the range of various types of vectors due to changing climatic conditions.
Keywords: infectious diseases, emerging and re-emerging infections, zoonoses, transmissible infections.
Інфекційні хвороби, боротьба з якими триває протягом існування людства, і дотепер залишаються серйозною проблемою охорони здоров’я в усьому світі. Принципи боротьби з інфекційними хворобами покладені в основу системи епідеміологічного нагляду, які були остаточно сформульовані академіком Л. В. Громашевським. Стримання (в ідеалі — подолання) інфекційної хвороби можливе шляхом впливу на всі ланки епідемічного процесу: джерело збудника інфекції (хвора людина, тварина, носії збудника); механізм його передачі; підвищення несприйнятливості населення (вакцинація). В останні роки у світі впроваджується концепція
«Єдине здоров’я», яка передбачає комплексний підхід, спрямований на досягнення оптимального рівня здоров’я людини, тварин і стану екосистем, забезпечення балансу між цими трьома складовими [1]. Концепція передбачає тісну взаємодію між системами епідеміологічного та епізоотологічного нагляду, оскільки відомо, що зоонозні інфекційні агенти становлять близько 60% відомих та до 75% «нових» патогенів людини [2]. З метою попередження поширення інфекційних хвороб та вчасного реагування у разі їх виникнення розробляються, впроваджуються і удосконалюються міжнародні документи: Міжнародні медико-санітарні правила (ММСП, 2005 р.), «Конвенція про заборону розробки, виробництва та накопичення бактеріологічної (біологічної) і токсинної зброї та про її знищення» (КБТЗ), Резолюція Ради Безпеки ООН № 1540, що прийнята в 2004 р. тощо. Але, на жаль, крім поширених інфекційних хвороб, заходи протидії яким розроблені та перевірені часом, останніми роками все більш згадуються емерджентні — нові, та ре-емерджентні — інфекції, які відомі давно, але їх збудники набули нових властивостей, а самі інфекції — епідемічного або пандемічного потенціалу. Ризики появи емерджентних/ре-емерджентних збудників інфекційних хвороб постійно зростають. Характерними ознаками нових патогенів можуть бути: переважання РНК-вірусів; поширення збудників із резервуарів серед тварин; пристосування до людської популяції патогенів із широким колом хазяїв, які спочатку мають обмежений потенціал передачі від людини до людини. Крім того, триваючі глобальні екологічні зміни будуть сприяти появі нових інфекційних хвороб зі значною швидкістю — приблизно три хвороби на рік [3].
Тільки з початку ХХІ століття виникло 4 емерджентних віруси, розповсюдження яких сколихнуло світ [4]. Це — 3 нових коронавіруси (SARS-CoV-1, MERS та SARS- CoV-2) та пандемічний вірус грипу А(H1N1)pdm09. Серед викликаних ними наслідків, пандемія COVID-19 показала свій руйнівний потенціал і неготовність до таких масштабних викликів систем охорони здоров’я, навіть найбільш розвинутих країн світу. Зазначене спонукало суспільство переглянути підходи до готовності протистояти майбутнім пандеміям, зокрема «хворобі Х». Низка документів із питань біобезпеки розроблена та продовжує розроблятися в Україні [5]. Після 3 років безперервної роботи над документом робочої групи ВООЗ із залученням представників від країн-членів ВООЗ у травні 2025 р. на 78-ій Всесвітній асамблеї охорони здоров’я було ухвалено історичну Угоду про попередження та протидію пандеміям [6].
Які інфекційні хвороби становлять найбільшу загрозу здоров’ю населення та суспільству останніми роками, які існують ризики появи нових пандемій? Відповіді на ці питання ми намагалися отримати при аналізі доступних даних із офіційних джерел інформації.
Метою роботи є аналіз інформаційних матеріалів ВООЗ, CDC про найбільш важливі інфекційні хвороби, поширені у світі у 2024–2025 рр.
Серед найбільш важливих загроз, які становили інфекційні хвороби в останні роки, є як «старі», добре відомі інфекції, проти яких існують засоби профілактики, так і достатньо нові, які набули нового епідемічного потенціалу та переважно мають зоонозне походження. Кір. У 2024 р. спостерігалось значне поширення кору як у світі в цілому, так і в Україні. Захворюваність на цю інфекцію зростала в Європейському регіоні ВООЗ, а кількість випадків на кінець травня 2024 р. майже перевищила загальний показник за 2023 р., який дорівнював 61 070 випадків. Майже половина випадків зараження припадала на дітей до п’яти років, в яких спостерігався особливо тяжкий перебіг хвороби. Найвищі показники захворюваності відмічені у немовлят віком до одного року (768,3 випадку на мільйон) та дітей віком 1–4 роки (424,4 випадку на мільйон). Серед захворілих переважали нещеплені — 87,2%, щеплені однією дозою вакцини складали 8,3%, були вакциновані двома або більше дозами 4,2%, і 0,2% були щеплені невідомою кількістю доз. За вересень 2023 — серпень 2024 рр. кір було зареєстровано у 138 740 осіб, при цьому 96% випадків спостерігалися в 10 країнах (Азербайджан, Киргизстан, Казахстан, Румунія, Боснія і Герцеговина, Вірменія, рф, Білорусь, Узбекистан, Австрія) [7]. Більшість випадків кору в ЄС/ЄЕЗ не були завізними [8]. У березні 2025 р. повідомлялося, що у Європейському регіоні зареєстровано найбільшу кількість випадків захворювання на кір за останні 25 років. З 1997 р., коли було близько 216 тисяч випадків, захворюваність на кір у регіоні загалом знижувалась. Показник досяг мінімуму у 2016 р., але потім, у 2018 та 2019 рр., спостерігався підйом захворюваності. У 2024 р. на Європейський регіон припадала третина всіх випадків кору у світі [9].
Також відмічено зростання захворюваності на кір у США. У 2000 р. кір був оголошений елімінованим у США, проте з того часу в країні реєструвалися його завізні випадки. У 2025 р. було зафіксовано 3 окремі спалахи кору, на які припадало 90% всіх зареєстрованих випадків. З 1 січня по 20 березня 2025 р. 17 штатів США повідомили загалом про 378 випадків кору, включаючи 2 летальні — перші за останнє десятиліття. Більшість хворих — діти, які не отримали щеплення або з невідомим статусом вакцинації [10].
Привертає увагу той факт, що початок зростання захворюваності на кір відбувся ще в «доковідний» період (2018–2019 рр.), що не може свідчити на користь твердження про зниження охоплення щепленнями під час карантинних обмежень. Слід також наголосити на високих показниках захворюваності серед дітей першого року життя. Це є фактично показником відсутності специфічного імунітету у матерів, оскільки саме материнські антитіла захищають немовлят від захворюваності до початку вакцинації. Антитіла після вакцинації зберігаються значно гірше, ніж після перенесеної хвороби (майже пожиттєво). Отже, добре відома та поширена хвороба — кір, натепер потребує додаткового вивчення, зокрема проведення поглиблених вірусологічних та епідеміологічних досліджень.
Зоонозний грип. Останнім часом все частіше з’являються повідомлення про випадки пташиного та свинячого грипу у людей, зокрема й про нові для людини віруси, які їх викликають [11]. Загалом у 2024–2025 рр. були зареєстровані випадки, зумовлені вірусами пташиного грипу A(H5N1), A(H10N5), A(H5N2), A(H9N2) та свинячого грипу A(H1N1). Серед них 2 віруси (A(H10N5), A(H5N2)) можна вважати емерджентними, оскільки це перші відомі випадки викликаного ними грипу в людей. Випадки зоонозного грипу за 6 міс. 2024 р. були описані нами раніше [12]. Узагальнена інформація про окремі випадки за липень 2024 — червень 2025 рр., що оприлюднена на сайті ВООЗ у розділі «Нові спалахи хвороб» [13], наведена нами в таблиці.
Відмічається тенденція до виявлення у людей вірусу A(H9N2). Якщо в 2024 р. 2 випадки грипу, викликаних цим вірусом (у В’єтнамі та Індії), закінчилися одужанням пацієнтів, то випадок у Гані в 2025 р. у дитини молодше 5 років мав летальний результат. Привертає увагу різке зростання випадків пташиного грипу, викликаного високопатогенним вірусом A(H5N1), у Камбоджі, де протягом 2023 — липня 2025 рр. зареєстровано 27 випадків, зокрема 12 летальних. При цьому 63% випадків спостерігалися серед дітей.
Загалом, що стосується ситуації з вірусом A(H5N1), то вона потребує ретельного моніторингу в усіх країнах світу. Останні дані, пов’язані із поширенням вірусу серед корів у США та захворюваністю серед людей, викликали небезпідставне занепокоєння медичної спільноти та всіх спеціалістів, причетних до реалізації концепції «Єдиного здоров’я». На кінець листопада 2024 р. у США було виявлено понад 50 випадків грипу у людей та велику кількість корів, інфікованих цим вірусом [14]. Серед 46 пацієнтів, у яких було виявлено захворювання, 20 контактували з інфікованою птицею, 25 — з інфікованими або ймовірно інфікованими коровами. Один із інфікованих, що взагалі не мав симптомів захворювання, не підтвердив жодного контакту. Середній вік пацієнтів становив 34 роки, усі мали легкий перебіг захворювання, летальних випадків не зареєстровано. У 93% пацієнтів спостерігався кон’юнктивіт, у 49% — лихоманка, у 36% — респіраторні симптоми; у 33% був лише кон’юнктивіт. 87% захворілих отримували осельтамівір як специфічну терапію [15]. За спостереженнями, люди все частіше інфікуються вірусом А(H5N1) клади 2.3.4.4b, але перебіг захворювання став більш легким порівняно з попереднім періодом. Проте, за розрахунками, ураховуючи, що було зареєстровано 2 летальних випадки при інфікуванні вірусом цієї клади на тлі приблизно 100 викликаних ним випадків грипу, у разі розвитку пандемії (при 2% летальності та 7% важкого перебігу) буде перевантаження системи охорони здоров’я, подібно до того, як сталося під час пандемії COVID-19 [16]. При інфікуванні великої рогатої худоби вірусом А(H5N1) може відбуватися його передача іншим контактним тваринам, включаючи котів, єнотів, гризунів, опосумів та свійську птицю. Хоча, за теперішніми даними, реплікація вірусу у корів переважно обмежується тканиною молочної залози та супроводжується високим рівнем вірусного навантаження в молоці, в інфікованих котів та свійської птиці спостерігали важкі респіраторні прояви, неврологічні ознаки та летальні випадки [17]. Зокрема, випадки інфікування котів були зареєстровані у 2023 р. у 2 притулках для бездомних котів у Сеулі (Південна Корея). Причиною стало вживання неправильно стерилізованого м’яса домашньої качки. Усі штами вірусів належали до клади 2.3.4.4b A(H5N1). Вони мали мутації E627K або D701N у полімеразі basic 2, що свідчить про їх адаптацію до ссавців. У померлих тварин виявлено системні патологічні ураження та поширення вірусу в різних тканинах [18]. Аналогічні випадки підтверджені в Польщі [19, 20].
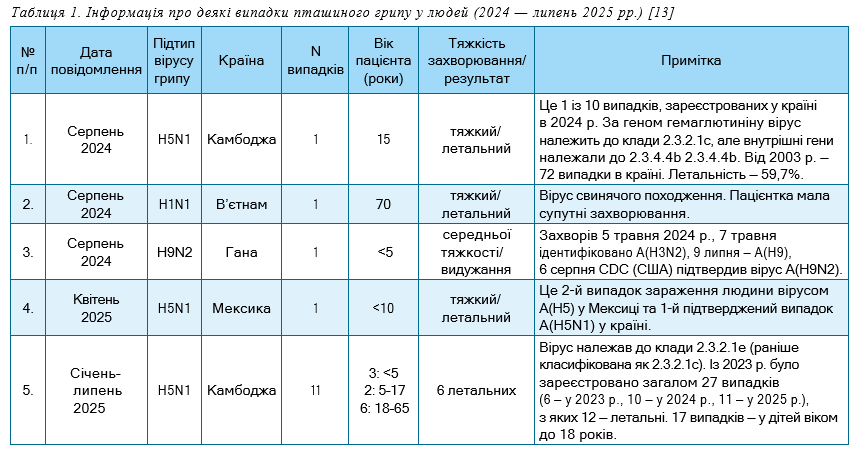
І хоча натепер ризик пандемічного потенціалу зоонозних вірусів грипу оцінюється як низький, ВООЗ було розроблено План високого рівня впровадження III Рамкової програми підготовки до пандемії грипу на 2024–2030 рр., в якому з урахуванням досвіду пандемії COVID-19, наголошується на посиленні епідеміологічного нагляду, технічному оснащенні його вірусологічної складової, зокрема геномного секвенування, удосконаленні вакцинних технологій [21].
Близькосхідний респіраторний синдром. Емерджентний коронавірус близькосхідного респіраторного синдрому (MERS-CoV), як збудник цієї інфекції, був вперше ідентифікований у 2012 р. у Саудівській Аравії. Після тривалих пошуків природного резервуару збудника MERS-CoV був виявлений в одногорбих верблюдів (дромедарів) у кількох країнах Близького Сходу, Африки та Південної Азії. Натепер уже 27 країн повідомили про випадки захворювання (2 627) та 946 смертей від нього (летальність 36%).
Більшість випадків (2 218; 84%) були в Саудівській Аравії. З 2019 р. жодних випадків інфекції з країн за межами Близького Сходу не зареєстровано. Адаптації вірусу до людської популяції поки що не відбулося. Усі випадки реєструються й аналізуються. У 2024 р. 5 випадків цієї хвороби (4 летальних) було зареєстровано в Саудівській Аравії, а на липень 2025 р. — 9 (2 летальних). Вірус продовжує становити загрозу в країнах, де він циркулює серед верблюдів, особливо на Близькому Сході. Отже, MERS-CoV, не дивлячись на достатньо високу летальність, не відрізняється високою контагіозністю, що обмежує його поширення світом. Загальна оцінка ВООЗ стосовно ризику щодо поширення цього вірусу залишається помірною як на глобальному, так і на регіональному рівнях [22, 23].
Метапневмовірусна інфекція. Ще один вірус, який викликав занепокоєння у 2025 р. — метапневмовірус, після інтенсифікації його циркуляції в Китаї та підвищення уваги до цієї проблеми з боку засобів масової інформації. Метапневмовірус людини — це відомий респіраторний вірус, який зазвичай викликає легкі симптоми, такі як кашель, підвищена температура, закладеність носа. Однак вірус здатний вражати нижні відділи дихального тракту. У маленьких дітей, осіб похилого віку та пацієнтів із імунодепресивними станами метапневмовірусна інфекція може призвести до пневмонії та навіть закінчитися летально. Нами було оперативно проаналізовано інформацію з цієї проблеми та ситуацію в Україні [24, 25]. Було показано, що після відкриття вірусу в 2001 р. спостерігалися виражені коливання в інтенсивності його циркуляції, які відрізнялися за роками та регіонами спостереження. Теперішню ситуацію як у світі, так і в Україні, нами було оцінено як сезонний підйом метапневмовірусної інфекції, який може мати більш виражений характер як загалом, так і на окремих територіях, унаслідок попереднього впливу пандемії COVID-19 на зниження захворюваності на всі інші гострі респіраторні інфекції у зв’язку з широкомасштабним впровадженням обмежувальних заходів та високою інтерферуючою активністю SARS- CoV-2 як нового для людської популяції патогену.
Холера. Серед кишкових інфекцій, які мають серйозне значення на світовому рівні, у 2024 р. ВООЗ відмічала зростання захворюваності на холеру. У січні 2023 р. ВООЗ класифікувала глобальне відновлення холери як надзвичайну ситуацію третього ступеня, що є найвищим внутрішнім рівнем надзвичайних ситуацій. Зважаючи на кількість спалахів та їхнє географічне розширення, а також нестачу вакцин та інших ресурсів, ризик на глобальному рівні був оцінений як дуже високий [26]. З 1 січня по 27 жовтня 2024 р. у 33 країнах 5 регіонів ВООЗ було зареєстровано 486 760 випадків холери та гострої діареї, а також 4 018 випадків смерті у 25 країнах. Найвищий показник захворюваності зафіксовано в регіоні Східного Середземномор’я, за яким слідують Африканський, Американський регіони, регіон Південно-Східної Азії та Європейський регіон. За цей час у регіоні Західної частини Тихого океану спалахів зареєстровано не було. Агентство охорони здоров’я ООН заявило, що вичерпало свій глобальний запас оральних холерних вакцин до березня. Пропозиція вакцин не відповідає попиту на неї [27]. Зважаючи на кількість спалахів та їхнє географічне розширення, а також нестачу вакцин та інших ресурсів, ВООЗ продовжує оцінювати ризик на глобальному рівні як дуже високий, і подія залишається класифікованою як надзвичайна ситуація 3-го ступеня [28]. Слід зазначити, що хоча кількість випадків, зареєстрованих у жовтні 2024 р., на 42% нижча, ніж за той самий період 2023 р., кількість смертей зросла на 54%, що відображає серйозні проблеми із реагуванням на спалахи. Такі фактори, як конфлікти, масове переміщення, стихійні лиха та зміна клімату посилили інтенсивність спалахів, особливо в сільській місцевості та районах, які постраждали від повеней. Обмежений доступ до медичної допомоги та недосконала інфраструктура сприяють поширенню захворюваності. Завдяки цій транскордонній динаміці спалахи холери стають дедалі складнішими та важчими для контролю [29]. На початку січня 2025 р. перший випадок холери був зареєстрований в Анголі. Протягом січня–лютого 2025 р. кількість зареєстрованих випадків холери зменшувалась, але продовжувало спостерігатися зростання смертності. У березні знову розпочалося зростання захворюваності. Таким чином, дані щодо поширеності холери у світі свідчать про незмінність класичних епідеміологічних характеристик, притаманних кишковим інфекціям — поширення інфекції в умовах недостатнього санітарно- гігієнічного рівня, несвоєчасна медична допомога хворим, недотримання протиепідемічного режиму.
Поліомієліт. Поліомієліт заслуговує на окреме обговорення, ураховуючи, що з 1988 р. реалізується Глобальна ініціатива його ерадикації, яка згідно з першими запланованими строками повинна була закінчитися ще в 2000 р. Однак, хоча у світі припинили циркуляцію «дикі» поліовіруси типів 2 та 3, досягти кінцевої мети до цього часу не вдається. І в значній мірі цьому заважає непередбачувана вчасно проблема — формування вакциноспоріднених поліовірусів із набутою нейровірулентністю, які періодично з’являються на території окремих країн, не дивлячись на масові вакцинальні заходи щодо припинення їх циркуляції. Спалахи, викликані такими вірусами, спостерігалися і в Україні (у 2015 та 2021 рр.). 23 серпня 2024 р. уперше за 25 років було підтверджено поліомієліт у 10-місячної дитини в Газі, викликаний циркулюючим вакциноспорідненим поліовірусом типу 2 (cVDPV2). Також вірус було ізольовано з 6 проб стічних вод. Для локалізації цього спалаху знадобилося 4 раунди вакцинації інноваційною оральною поліомієлітною вакциною типу 2 з охопленням 591 000 дітей віком до 10 років. Ця ситуація підкреслює проблему підтримки зусиль з вакцинації в зонах конфлікту [30]. На травень 2025 р. cVDPV2 був визначений у 2 здорових дітей Папуа-Нової Гвінеї, що є надзвичайною подією в сфері охорони здоров’я і потребує прийняття відповідних заходів щодо масової вакцинації для припинення циркуляції цього вірусу. Загалом у 2024 р. було підтверджено, 297 випадків паралітичного поліомієліту, викликаного cVDPV2, більшість із яких зареєстровано в 6 країнах: Нігерія — 98 випадків (33%), Ефіопія — 43 (14,5%), Чад — 39 (13,1%), Ємен — 37 (12,5%), Нігер — 16 (5,4%), Демократична Республіка Конго — 15 (5,1%). З 1 січня по 12 травня 2025 р. у світі було підтверджено 49 випадків, зокрема 21 — в Ефіопії, 14 — у Нігерії, 9 — у Чаді, по 1 випадку — в Анголі, Буркіна-Фасо, Джибуті, Нігері та Судані. За цей період 57 ізолятів cVDPV2 було визначено в абіотичних об’єктах [31]. Така ситуація вимагає якнайшвидшого переходу всіх країн світу, що ще використовують оральну вакцину, на інактивовану поліомієлітну вакцину (ІПВ). В Україні з 1 січня 2026 р. схема вакцинації проти поліомієліту нового Календаря профілактичних щеплень передбачає застосування лише ІПВ.
Мавпяча віспа. Мавпяча віспа (mpox), яка є зоонозною інфекцією і відома серед людей ще з 1970 р., почала змінювати свої епідеміологічні властивості, набуваючи характеру ре-емерджентної інфекції. Починаючи з 2022 р., mpox, пов’язана з вірусом клади ІІ, менше ніж за 2 роки поширилася з історично ендемічної території на 111 країн. Для цієї ре-емерджентної інфекції став характерним дещо інший клінічний перебіг порівняно з раніше відомою хворобою і новий шлях передачі збудника — статевий. Провідною групою ризику для цього варіанту mpox виявилися чоловіки, які мають секс із чоловіками [32]. У 2024–2025 рр. почала спостерігалася також інтенсифікація циркуляції вірусів клад Іа та Іb в Африканському регіоні, для якого вони є ендемічними, а також і за межами Африки, що було пов’язано із завізними випадками з обмеженою подальшою передачею. До цього вірус клади І не мав ре-емерджентних ознак. Однак, якщо в 2024 р. захворюваність реєструвалася в Демократичній Республіці Конго, Республіці Конго та в Центральноафриканській Республіці, то в 2025 р. крім цих країн ще додалися Уганда, Бурунді, Кенія, Замбія, Танзанія, Руанда, Південний Судан, Південна Африка, Малаві, Ангола та Ефіопія. У 2024 р. в Демократичній Республіці Конго було зареєстровано понад 7 000 клінічних випадків із летальністю 5,3%. На дітей віком до 15 років припадало 67% випадків та 84% смертей. При цьому ризик летальності для дітей до 1 року був у 4 рази вищим, ніж для дітей старше 15 років. В Уганді з 2024 р. зареєстровано 7 400 випадків, зокрема 48 летальних (0,6%). За межами Африки випадки, пов’язані з подорожами та викликані вірусом клади І, сталися в Швеції та Туреччині (2024 р.), Німеччині та Бельгії (2024 та 2025 рр.), Франції, Ірландії та Італії (2025 р.), а також у Таїланді, Індії, Великій Британії, США, Канаді, Пакистані, Омані, Китаї, ОАЕ, Катарі, Бразилії, Швейцарії та Австралії. У 2025 р. у США віруси клади І навіть були виявлені у стічних водах. Натепер епідемічна ситуація з mpox, викликаною вірусами всіх клад, знаходиться під постійним спостереженням та оцінкою подальших тенденцій. При цьому ВООЗ 14 серпня 2024 р. оголосила поточний спалах mpox, викликаний вірусом клади І, надзвичайною ситуацією в галузі охорони здоров’я, що має міжнародне значення. А 5 червня 2025 р. було повідомлено, що подія і надалі продовжує відповідати критеріям надзвичайної ситуації в галузі охорони здоров’я [33, 34].
Таким чином, якщо в 2022 р. mpox, етіологічно пов’язана з вірусом клади ІІ, набула характеру ре-емерджентної інфекції, то натепер через зміни властивостей вірусів мавпячої віспи всіх клад її взагалі слід розглядати як ре-емерджентну інфекцію. Таку думку підтримують й інші автори [35].
Інші зоонозні хвороби, які викликали занепокоєння в 2024–2025 рр.
Хвороба Ебола — гостра вірусна висококонтагіозна природно-осередкова інфекція, яка часто характе- ризується тяжким перебігом, високою летальністю (25–90%), вираженою інтоксикацією, зневодненням, ураженням кровоносних судин багатьох органів із розвитком тяжкого геморагічного синдрому. Збудниками є віруси 6 видів, що належать до роду Ebolavirus родини Filoviridae: Bombali ebolavirus (BOMV), Bundibugyo ebolavirus (BDBV), Reston ebolavirus (RESTV), Sudan ebolavirus (SUDV), Tai Forest ebolavirus (TAFV), Zaire ebolavirus (Ebola virus, EBOV) [36]. Захворювання людей відомі з 1976 р., а ре-емерджентності вона набула у 2013– 2015 рр., коли спостерігалася епідемія в Західній Африці з понад 28 тис. захворілими та понад 11 тис. летальними випадками. Тоді вірус EBOV набув здатності до стійкої передачі від людини до людини. Під час епідемії проти цього вірусу були розроблені та застосовані вакцини. Після подолання цієї епідемії періодично продовжують виникати спалахи в Африканському регіоні, а ризик поширення інфекції існує постійно. Джерело збудника інфекції — дикі тварини, найчастіше кажани, які є його природним резервуаром, а також шимпанзе, горили, антилопи. Передача вірусу від людини до людини здійснюється при контактах із кров’ю, випорожненнями, блювотою, слиною, іншими рідинами інфікованої людини, а також через контакт із забрудненими цими рідинами предметами. Ризик зараження існує навіть при похованні померлих при недотриманні належних заходів безпеки, ураховуючи певні ритуальні традиції. Хвороба Ебола увійшла до переліку подій, які можуть являти надзвичайну ситуацію в галузі охорони здоров’я, та які регулюються ММСП 2005 року.
За аналізований період в Уганді відбувся спалах хвороби, викликаної SUDV [37], клінічна картина якої фактично не відрізняється від тієї, що пов’язана з EBOV. Її летальність за раніше узагальненими даними становить 41–70%. Від початку 2025 р. захворіло 14 пацієнтів (зокрема 1 дитина молодше 5 років), серед яких 4 померло. Летальність виявилася значно нижчою ніж при попередніх спалахах (28,6%). Під наглядом знаходилися 192 контактні особи. Спалах було локалізовано і закрито. Проти цього вірусу вакцин не існує.
Хвороба Марбург (MVD). Етіологічними агентами MVD є віруси Марбург (MARV) і Ravn (RAVV), що також належать до родини Filoviridae (рід Orthoebolavirus, вид Orthomarburgvirus marburgense). Природним резервуаром, як і при хворобі Ебола, є плодові кажани. Летальність при цій хворобі коливається у значних межах і без належного лікування може сягати 80%. Хвороба Ебола та MVD належать до одних із пріоритетних, що становлять ризик для громадського здоров’я. Це зумовлено їх епідемічним потенціалом та обмеженістю заходів протидії [37]. На ранніх стадіях захворювання MVD важко відрізнити від інших інфекційних хвороб, таких як малярія, черевний тиф, менінгіт та інші вірусні геморагічні гарячки. MVD легко передається від людини до людини через контакт із рідинами організму хворого пацієнта або з поверхнями, забрудненими цими рідинами [38]. У вересні 2024 р. було повідомлено про спалах MVD у Руанді (66 підтверджених випадків, зокрема 15 летальних — 22,7%). Серед захворілих — понад 78% медичних працівників із 2 двох закладів охорони здоров’я. ВООЗ було оцінено ризик цього спалаху як дуже високий на національному, високий — на регіональному та низький — на глобальному рівнях [39]. Спалах було завершено 20 грудня 2024 р. У січні 2025 р. спалах MVD почався в Танзанії, який було оголошено закритим 13 березня 2025 р. Було повідомлено про 12 захворілих, при цьому летальність становила 100% [40]. Як видно з цієї інформації, спалахи суттєво відрізняються за кількістю захворілих і рівнем летальності.
Геморагічна лихоманка Chapare (CHHF) — рідкісне зоонозне захворювання, спричинене вірусами CHAPV, що належать до роду Mammarenavirus родини Arenaviridae. Джерелом збудника інфекції є гризуни. Передача вірусу до людині відбувається в основному при вдиханні дрібних аерозольних частинок, що містять контаміновані вірусами екскременти гризунів, такі як сеча, фекалії або слина. Передача від людини до людини нечаста, але була задокументована, особливо в медичних закладах, де протиепідемічні заходи є недосконалими. На даний час специфічне лікування CHHF відсутнє. Рівень летальності коливається в межах 15–30% у пацієнтів, які не отримували лікування, з показниками, які сягають 67% під час спалахів. На початку січня 2025 р. було повідомлено про 1 випадок цієї інфекції у людини в Болівії [41].
Трансмісивні хвороби. Важливою проблемою залишаються трансмісивні хвороби. На їх долю припадає 17% тягаря інфекційних хвороб та 700 000 щорічних випадків смерті [42]. У 2024–2025 рр. привертають увагу такі події, пов’язані із трансмісивними інфекціями, які спричинили надзвичайні ситуації в галузі охорони здоров’я.
Хвороба Зіка (ZVD). Протягом 2024 р. в трьох штатах Індії було зареєстровано 151 випадок ZVD [43]. ZVD викликається вірусом Зіка, який належить до роду Flavivirus (родина Flaviviridаe) та переноситься комарами роду Aedes. Перший випадок захворювання людини був зареєстрований у 1952 р. [44]. Тривалий час клінічна картина ZVD була відносно доброякісною, з нетривалою гарячкою, без виразної інтоксикації, з плямисто- папульозним висипом. У 2015 р. ZVD привернула до себе пильну увагу через пандемічне поширення, можливість легкого зараження мандрівників, а також через ризик уражень нервової системи та високої тератогенної дії вірусу, яку підозрюють через збільшення кількості новонароджених із вродженою вадою — мікроцефалією, яка виявлена в ендемічних щодо хвороби районах Бразилії, а також на інших територіях світу. Тобто ZVD набула емерджентного характеру. З 1 лютого 2016 р. ВООЗ визнала ZVD хворобою, яка виявила здатність справляти серйозний вплив на здоров’я населення і може швидко поширюватися в міжнародних масштабах та увійшла до переліку подій, які спричинюють надзвичайну ситуацію в галузі охорони здоров’я на світовому рівні.
Гарячка Денге. Гарячка Денге є найпоширенішою арбовірусною інфекцією з трансмісивним механізмом передачі. Її збудник — РНК-вмісний вірус, який також належить до роду Flavivirus (родина Flaviviridаe), має 4 типи та переноситься комарами роду Aedes [45]. Випадки гарячки Денге реєструються майже в усіх країнах світу, але переважають в країнах Азії та Латинської Америки. Захворюваність має тенденцію до швидкого зростання, незважаючи на те, що вже існує специфічна профілактика. Це пов’язано здебільшого зі змінами клімату, що сприяє розширенню територій, де живуть комарі, інтенсивним переміщенням людей і урбанізацією. Протягом десятиріччя кількість випадків цієї інфекції збільшилася з 505 430 у 2000 р. до 5,2 млн у 2019 р. Наразі, за розрахунками, на ризик зараження наражається приблизно половина населення планети, а кількість випадків щорічно становить близько 100–400 млн [46]. Наприклад, лише станом на 30 квітня 2024 р. у світі було зареєстровано понад 7,6 млн випадків, зокрема понад 16 000 важких та понад 3 000 летальних [47]. Протягом 2024 р. Пуерто-Ріко повідомило про 6 291 випадок гарячки Денге, захворюваність перевищила епідемічний поріг, що спонукало до оголошення надзвичайної ситуації у сфері охорони здоров’я. Приблизно половина пацієнтів (52,3%) були госпіталізовані, у 4,2% хвороба мала тяжкий перебіг із летальністю 0,2% [48].
Вірусна хвороба Oropouche. Вірусна хвороба Oropouche — це гарячкова трансмісивна інфекція, спричинена вірусом Oropouche (OROV). Вірус належить до родини Bunyaviridae, роду Orthobunyavirus. Вірус вперше було ізольовано в 1955 р. Переносниками є мошки декількох видів [49]. Найчастішими симптомами є лихоманка, біль у попереку, головний біль, втрата апетиту, блювота, слабкість, біль у суглобах і в очах. На сьогоднішній день немає доказів передачі OROV від людини до людини. На американському континенті протягом останніх 10 років спалахи хвороби Oropouche відбувалися переважно в регіоні річки Амазонки. Хвороба є ендемічною у багатьох країнах Південної Америки, як у сільській, так і в міській місцевостях. Спалахи періодично реєструються в Бразилії, Болівії, Колумбії, Еквадорі, Французькій Гвіані, Панамі, Перу та Тринідаді і Тобаго. Існує ризик поширення хвороби на міжнародному рівні, оскільки Куба є міжнародним туристичним центром, і ймовірний переносник поширений в регіоні Америки. Крім того, наразі є інші країни з можливістю поширення OROV [50]. У 2024 р. кількість зареєстрованих випадків, спричинених OROV, зросла в Американському регіоні ВООЗ, включно з територіями, де раніше ця хвороба не спостерігалася. Крім того, деякі країни виявили летальні випадки та потенційну вертикальну передачу вірусу. Станом на 20 липня 2024 р. на Американському континенті в 5 країнах (Болівії, Бразилії, Колумбії, Кубі та Перу) було зареєстровано 8 078 підтверджених випадків, зокрема 2 летальних. Можливі причини поширення хвороби за межі історичного ареалу, як і для інших трансмісивних хвороб, включають зміну клімату, вирубку лісів і незаплановану урбанізацію. Специфічного противірусного лікування або вакцини проти хвороби Oropouche не існує. Ґрунтуючись на наявній інформації, ВООЗ оцінює загальний ризик для здоров’я населення, який створює OROV, як високий на регіональному та низький на глобальному рівнях [51]. На прикладі спалаху на Кубі найбільшу групу ризику становили особи віком від 15 до 19 років. У всіх випадках спостерігалися ознаки одужання між 3-ім і 4-им днями після появи симптомів. Станом на 25 листопада 2024 р. загалом у світі було зареєстровано 11 634 підтверджених випадки хвороби Oropouche. Наслідки вертикальної передачі OROV були зареєстровані в Бразилії та на Кубі. У Бразилії було підтверджено 3 випадки вертикальної передачі вірусу (2 випадки внутрішньоутробної смерті та 1 випадок вродженої аномалії). Куба повідомила, що розслідується 15 внутрішньоутробних смертей, п’ять спонтанних викиднів і три випадки вроджених аномалій. На Кубі підтверджено випадок вродженої вади [52].
Синдром гострого енцефаліту, викликаний вірусом Chandipura (CHPV). Геном вірусу складається з негативної одноланцюгової РНК та має характерну для родини Rhabdoviridae кулеподібну структуру. Він належить до роду Vesiculovirus разом із такими вірусами, як вірус індіанського везикулярного стоматиту, вірус везикулярного стоматиту Нью-Джерсі, вірус Jurona тощо [53]. CHPV відомий з 1965 р., коли в Індії було виявлено інфікування ним 2 дорослих під час спалахів, викликаних вірусами чикунгунья та денге. Цей рабдовірус особливо небезпечний для дітей, оскільки викликає синдром гострого енцефаліту з високим рівнем смертності. Він передається переважно москітами, зокрема Phlebotomus spp. Захворювання супроводжується швидким прогресуванням симптомів із тяжкими неврологічними порушеннями та летальними наслідками. Специфічного противірусного лікування та вакцин не існує [54].
У 2024 р. в Індії відбувся наймасштабніший спалах захворювання за останні 20 років. Було зареєстровано 245 випадків інфекції, зокрема 82 летальних (33%). CHPV не виявлено на інших територіях, однак його присутність в країнах Азії та Африки не можна виключати [55]. Ураховуючи важкість хвороби, високу летальність та зростання інтенсивності епідемічного процесу, необхідним є посилення епіднагляду, заходів на зниження активності вектору передачі та розробка методів специфічного лікування.
Малярія. У 2023 р. кількість випадків малярії у світі оцінювалася в 263 млн, а захворюваність становила 60,4 на 1 000 населення. Це на 11 млн випадків більше, ніж у попередньому році. Найважчий тягар несе Африканський регіон ВООЗ, на який припадало 94% випадків. Щодо останніх вагомих подій, спрямованих на боротьбу з малярією, слід відмітити такі. У 2023 р. ВООЗ рекомендувала другу вакцину проти малярії (R21/Matrix-M) на додаток до продовження впровадження першої вакцини (RTS, S/AS01). У 2024 р. ВООЗ опубліковано нові рекомендації щодо боротьби з переносниками, оновлено практичний посібник з обробки приміщень інсектицидами залишкової дії з розширеною сферою застосування, рекомендовано використання нових типів оброблених інсектицидами протимоскітних сіток із подвійними активними інгредієнтами, що спрямовано на боротьбу із проблемою стійкості до інсектицидів. Інші публікації ВООЗ включають новий посібник для розширення охоплення переривчастим профілактичним лікуванням проти малярії під час вагітності сульфадоксином- піриметаміном, оновлений польовий посібник із застосування сезонної хіміопрофілактики тощо [56]. Щодо впровадження вакцин проти малярії, то, на жаль, зазначається, що, хоча масштаби їх застосування активно розширюються, їх висока ефективність поки що не відчувається. Вони не призначені для зниження передачі збудника інфекції, а скоріше для зниження важких форм захворювань та смертності [57].
Лише в Ефіопії протягом січня–жовтня 2024 р. було зареєстровано понад 7,3 млн випадків малярії, зокрема 1 157 летальних (0,16%). ВООЗ оцінила ризик малярії в цій країні як високий через численні фактори, включаючи поширення комарів Anopheles stephensi, посуху та відсутність продовольчої безпеки, екстремальні погодні явища, спричинені зміною клімату, і триваючий конфлікт. Регіональний ризик оцінюється як помірний [58].
Одним із аспектів, якому приділяється особлива увага, є резистентність до протималярійних препаратів у Plasmodium falciparum. Вивчається поширеність мутацій у ключових генах резистентності, включаючи pfcrt, pfmdr1 та pfdhfr/pfdhps, пов’язаних із стійкістю до хлорохіну та сульфадоксин-піриметаміну, та гені kelch13 (pfk13), що пов’язаний із резистентністю до артемізиніну, оскільки його мутації можуть призводити до сповільненого виведення паразиту та неефективності лікування [59–62].
Антимікробна резистентність (АМР). АМР є надзвичайно важливою сучасною проблемою охорони здоров’я. Її формуванню в значній мірі сприяє безсистемне використання антибіотиків не тільки в медицині, але й у ветеринарії. За розрахунками, було показано, що в 2015 р. 30% призначених амбулаторним пацієнтам антибіотиків були непотрібними, при цьому найвищий рівень непотрібного їх застосування (50%) припадає на гострі респіраторні інфекції [63]. За даними CDC (США) у світі в 2019 р. майже 5 млн смертей були пов’язані із АМР. У США щороку фіксується понад 2,8 млн інфекцій, збудники яких є резистентними, у результаті чого тільки в 2019 р. померло понад 35 000 людей [64]. Численні дослідження підтвердили, що бактерії використовують як фенотипічні, так і генетичні стратегії, що забезпечують природний захист від антибіотиків та індукцію механізмів підвищення стійкості до антибактеріальних препаратів. У багатьох видів бактерій набуття АМР опосередковане міжвидовим перенесенням відповідних генів. Це вказує на глобальний ризик безперервного зростання АМР, особливо полірезистентності серед бактерій, і потребує впровадження методів бактеріологічного контролю та альтернативних антибіотикам методів лікування, зокрема застосування бактеріофагів, антимікробних пептидів та комбінацій двох або більше антибіотиків [65]. Натепер у системі моніторингу за АМР набуває значення дослідження стічних вод [66], що дозволяє швидко оцінити ситуацію на регіональному рівні.
13–15 березня 2024 р. у Хінкстоні (Велика Британія) було проведено конференцію «Стійкість до протимікробних препаратів: геноми, великі дані та нові технології», де значну увагу було приділено геномному моніторингу АМР, що дозволяє на ранніх стадіях виявляти спалахи, варіанти збудників та глибше розуміти динаміку передачі збудника та механізм АМР. Обговорювалися результати глобальних ініціатив секвенування, зокрема Глобальний проєкт секвенування пневмококів, який спрямований на посилення всесвітнього геномного спостереження за Streptococcus pneumoniae. Було обговорено, як змінилася глобальна популяція пневмококів з урахуванням пневмококових кон’югованих вакцин (ПКВ) та їх впливу на АМР, починаючи з 2011 р. Завдяки геномним дослідженням S. pneumoniae в кількох країнах було виявлено, що ПКВ, які спрямовані на 20 серотипів S. pneumoniae, які зазвичай характеризуються АМР, дійсно знижують АМР у пневмококів, але величина зниження залежить від селективного тиску антибіотиків та динаміки заміщення циркулюючих серотипів pneumoniae. Впровадження ПКВ у Франції призвело до зниження загальної кількості випадків, але до сплеску випадків менінгіту, спричиненого серотипами, що не входять до складу ПКВ, такими як 24F38. Такі штами, що не входять до ПКВ та мають АМР, можуть спричинити збільшення АМР, якщо присутній селективний тиск антибіотиків. Ці штами поширені по всьому світу, є високоінвазивними та мають АМР. Тому заходи контролю після вакцинації є вирішальними для ефективної протидії АМР [67].
На початку 2024 р. ВООЗ було привернуто увагу до збільшення кількості ізолятів гіпервірулентного збудника Klebsiella pneumoniae (hvKp) сиквенс-типу (ST) 23, які мають гени резистентності до карбапенемових антибіотиків (гени карбапенемаз). Такі варіанти збудника, які можуть викликати важкі інфекції у здорових людей, останніми роками виявлялися все частіше, а інфікування ними супроводжується підвищеною схильністю до інвазивних проявів інфекції. Резистентність hvKp до цефалоспоринових антибіотиків третього покоління набула значного поширення в Європейському регіоні ВООЗ. За оцінками [68], K. pneumoniae є етіологічним агентом 20–30% нозокоміальної пневмонії в Американському регіоні та входить до трійки найпоширеніших грамнегативних збудників випадків бактеріємії в лікарнях. pneumoniae має природну стійкість до ампіциліну завдяки наявності гена, що кодує β-лактамазу. Ризик щодо поширення цього збудника оцінюється ВООЗ на глобальному рівні як помірний [68].
Загалом проблема АМР набуває все більших масштабів та потребує об’єднання зусиль у межах концепції «Єдиного здоров’я» для стримання негативних наслідків нераціонального використання лікарських засобів.
Узагальнюючи наведену інформацію стосовно найбільш значущих інфекційних хвороб та пов’язаних із ними проблем, які зокрема спостерігалися в 2024– 2025 рр., можна зробити такі висновки.
Натепер вірусні інфекції продовжують мати провідне значення серед інфекційних хвороб, здійснюючи значний вплив на систему охорони здоров’я в усьому світі. У переважній більшості проти них відсутні засоби специфічної профілактики та лікування. Крім того, деякі вірусні інфекції, проти яких є вакцини, потребують додаткових наукових досліджень, спрямованих на вдосконалення ефективності специфічної профілактики.
Окремо слід виділити зоонозні інфекцій, які все більш поширюються світом завдяки змінам клімату, географічних ландшафтів, незапланованій урбанізації, пришвидшенню транспортного сполучення між країнами, розширенню сільськогосподарських угідь, тваринництва, різноманітним контактам із дикими тваринами. Все частіше відбувається формування нових паразитарних систем через адаптацію патогенів до людської популяції або певних мутацій в середині паразитарної системи внаслідок змін генетичних характеристик збудників та шляхів їх передачі.
Характерною рисою сучасності є поширення трансмісивних інфекцій на неендемічні регіони, що пов’язане із глобалізацією міграційних процесів, розширенням ареалу різних видів переносників через зміну кліматичних умов.
Проблема АМР є тим прикладом, який показує світу необхідність виважених рішень впровадження інноваційних розробок у глобальному масштабі та розрахунків і передбачення їх наслідків ще на початку впровадження з метою забезпечення оптимізації їх використання для суспільства.
Попередження поширення інфекційних хвороб, зменшення їх впливу на здоров’я людей та суспільство, як і раніше, безпосередньо залежить від якості функціонування системи епідеміологічного нагляду, забезпечення доступу населення до медичної допомоги, якісної води та продуктів харчування, розвитку інфраструктури та підвищення соціально-економічного рівня життя.
Література
-
WHO. One Health. 23 October 2023. Available from: https://www.who.int/news-room/fact-sheets/detail/one-health
-
Sabin NS, Calliope AS, Simpson SV, et al. Implications of human activities for (re)emerging infectious diseases, including COVID-19. J Physiol Anthropol. 2020;39:29. https://doi.org/10.1186/s40101-020-00239-5
-
Institute of Medicine (US) Forum on Microbial Threats. Microbial Evolution and Co-Adaptation: A Tribute to the Life and Scientific Legacies of Joshua Lederberg: Workshop Summary. Washington (DC): National Academies Press (US); 2009. Chapter 5: Infectious Disease Emergence: Past, Present, and Future. Available from: https://www.ncbi.nlm.nih.gov/books/NBK45714/
-
Задорожна ВІ, Шагінян ВР, Винник НП. Від епідемій минулого до сьогодення і хвороби Х, досвід боротьби та перспективи. Превентивна медицина. Теорія і практика. 2024;1(5):3–16. https://doi.org/10.61948/prevmed-2024-1-3
-
Задорожна ВІ, Шагінян ВР, Винник НП. Біобезпека, біозахист та хвороба Х: дефініції, глобальні та національні проблеми, шляхи вирішення. Інфекційні хвороби. 2024;3(117):53–63. https://doi.org/10.11603/1681-2727.2024.3.14878
-
WHO. World Health Assembly adopts historic Pandemic Agreement to make the world more equitable and safer from future pandemics. 20 May 2025. Available from: https://www.who.int/news/item/20-05-2025-world-health-assembly-adopts-historic-pandemic-agreement-to-make-the-world-more-equitable-and-safer-from-future-pandemics
-
WHO. WHO EpiData. Available from: https://www.who.int/europe/teams/vaccine-preventable-diseases-immunization/who-epidata
-
ECDC. Monthly measles and rubella monitoring report. Available from: https://www.ecdc.europa.eu/en/measles/surveillance/monthly-measles-and-rubella-monitoring
-
ECDC. Measles cases from 1 July 2024 to 30 June 2025. Available from: https://www.ecdc.europa.eu/en/publications-data/monthly-measles-and-rubella-monitoring-report
-
WHO. Disease Outbreak News: Measles in the Region of the Americas. 28 April 2025. Available from: https://www.who.int/emergencies/disease-outbreak-news/item/2025-DON565
-
Zadorozhna VI, Shahinian VR. Zoonozic influenza viruses and their risks for humans. Mikrobiolohichnyi Zhurnal. 2024;86(6):92–114. https://doi.org/10.15407/microbiolj86.06.092
-
Задорожна ВІ, Винник НП, Шагінян ВР. Зоонозний грип у сезоні 2023–2024 років (аналітичний огляд). Превентивна медицина. Теорія і практика. 2024;3(6):2–7. https://doi.org/10.61948/prevmed-2024-3-2
-
WHO. Disease Outbreak News (DONs). Available from: https://www.who.int/emergencies/disease-outbreak-news
-
Johns Hopkins Bloomberg School of Public Health. An Update on Avian Influenza in Dairy Cows, Poultry, and Humans. 26 November 2024. Available from: https://publichealth.jhu.edu/2024/h5n1-bird-flu-in-dairy-cows-poultry-and-humans
-
Garg S, Reinhart K, Couture A, et al. Highly Pathogenic Avian Influenza A(H5N1) Virus Infections in Humans. N Engl J Med. 2025;392:843–854. https://doi.org/10.1056/NEJMoa2414610
-
Krammer F, Hermann E, Rasmussen AL. Highly pathogenic avian influenza H5N1: history, current situation, and outlook. J Virol. 2025;99:e02209-24. https://doi.org/10.1128/jvi.02209-24
-
Mostafa A, Naguib MM, Nogales A, et al. Avian influenza A(H5N1) virus in dairy cattle: origin, evolution, and cross-species transmission. mBio. 2024;15(12):e02542-24. https://doi.org/10.1128/mbio.02542-24
-
Kang YM, Heo GB, An SH, et al. Highly Pathogenic Avian Influenza A(H5N1) Virus Infection in Cats, South Korea, 2023. Emerg Infect Dis. 2024;30(12):2510–2520. https://doi.org/10.3201/eid3012.240154
-
Szaluś-Jordanow O, Golke A, Dzieciątkowski T, et al. A Fatal A/H5N1 Avian Influenza Virus Infection in a Cat in Poland. Microorganisms. 2023;11(9):2263. https://doi.org/10.3390/microorganisms11092263
-
Golke A, Dzieciątkowski T, Szaluś-Jordanow O, et al. The Seroprevalence of Influenza A Virus Infections in Polish Cats During a Feline H5N1 Influenza Outbreak in 2023. Viruses. 2025;17(6):855. https://doi.org/10.3390/v17060855
-
WHO. Pandemic influenza preparedness framework: partnership contribution high-level implementation plan III 2024–2030. 19 April 2023. Available from: https://www.who.int/publications/i/item/9789240070141
-
WHO. Disease Outbreak News: Middle East respiratory syndrome coronavirus — Kingdom of Saudi Arabia. 2 October 2024. Available from: https://www.who.int/emergencies/disease-outbreak-news/item/2024-DON536
-
WHO. Disease Outbreak News: Middle East Respiratory Syndrome coronavirus — Kingdom of Saudi Arabia. 12 May 2025. Available from: https://www.who.int/emergencies/disease-outbreak-news/item/2025-DON569
-
Задорожна ВІ, Винник НП, Сергеєва ТА. Метапневмовірусна інфекція у світі та Україні: що відомо і чи є ризики? (Частина 1). Інфекційні хвороби. 2025;1(119):9–26. https://doi.org/10.11603/1681-2727.2025.1.15151
-
Задорожна ВІ, Винник НП, Сергеєва ТА. Метапневмовірусна інфекція у світі та Україні: що відомо і чи є ризики? (Частина 2). Інфекційні хвороби. 2025;2(120):13–30. https://doi.org/10.11603/1681-2727.2025.2.15292
-
WHO. Emergency situation update. Multi-country outbreak of cholera, External situation report #14. 16 May 2024. Available from: https://www.who.int/publications/m/item/multi-country-outbreak-of-cholera–external-situation-report–14—16-may-2024
-
UN News. WHO announces global resurgence of cholera cases in 2024. Available from: https://news.un.org/en/story/2024/06/1151296
-
WHO. Multi-country outbreak of cholera, External situation report #17. 15 August 2024. Available from: https://www.who.int/publications/m/item/multi-country-outbreak-of-cholera–external-situation-report–17—15-august-2024
-
WHO. Multi-country outbreak of cholera, External situation report #20. 20 November 2024. Available from: https://www.who.int/publications/m/item/multi-country-outbreak-of-cholera–external-situation-report–20—20-november-2024
-
Grotto I, Aghab H, Al-Halawehc AA, et al. Public health, war and cross-border challenges: the recent cVDPV2 polio outbreak in Gaza. ClinicalMedicine. 2025;81:103136. https://doi.org/10.1016/j.eclimn.2025.103136
-
WHO. Disease Outbreak News: Circulating vaccine-derived poliovirus type 2 (cVDPV2) — Papua New Guinea. 20 May 2025. Available from: https://www.who.int/emergencies/disease-outbreak-news/item/2025-DON571
-
Задорожна ВІ, Шагінян ВР, Сергеєва ТА. Мавпяча віспа: нові аспекти нинішнього спалаху. Превентивна медицина. Теорія і практика. 2023;1(1):4–15.
-
Cevik M, Tomori O, Mbala P, et al. The 2023–2024 multi-source mpox outbreaks of Clade I MPXV in sub-Saharan Africa: Alarm bell for Africa and the World. IJID Reg. 2024;12:100397. https://doi.org/10.1016/j.ijregi.2024.100397
-
ECDC. Mpox worldwide overview. Situation update. 31 July 2025. Available from: https://www.ecdc.europa.eu/en/mpox-worldwide-overview
-
Naga NG, Nawar EA, Mobarak AA, Faramawy AG, Al-Kordy HMH. Monkeypox: a re-emergent virus with global health implications — a comprehensive review. Trop Dis Travel Med Vaccines. 2025;11(1):2. https://doi.org/10.1186/s40794-024-00237-w
-
Kuhn JH, Adachi T, Adhikari NKJ, et al. New filovirus disease classification and nomenclature. Nat Rev Microbiol. 2019;17:261–263. https://doi.org/10.1038/s41579-019-0187-4
-
WHO. Marburg virus disease. 20 January 2025. Available from: https://www.who.int/news-room/fact-sheets/detail/marburg-virus-disease
-
WHO. Prioritizing diseases for research and development in emergency contexts. Available from: https://www.who.int/activities/prioritizing-diseases-for-research-and-development-in-emergency-contexts/prioritizing-diseases-for-research-and-development-in-emergency-contexts
-
WHO. Disease Outbreak News: Marburg virus disease — Rwanda. Available from: https://www.who.int/emergencies/disease-outbreak-news/item/2024-DON543
-
WHO. Disease Outbreak News: Marburg virus disease in the United Republic of Tanzania. 13 March 2025. Available from: https://www.who.int/emergencies/disease-outbreak-news/item/2025-DON559
-
WHO. Disease Outbreak News: Chapare haemorrhagic fever in the Plurinational State of Bolivia. 20 January 2025. Available from: https://www.who.int/emergencies/disease-outbreak-news/item/2025-DON553
-
WHO. Vector-borne diseases. 26 September 2024. Available from: https://www.who.int/ru/news-room/fact-sheets/detail/vector-borne-diseases
-
WHO. Disease Outbreak News: Zika virus disease in India. 29 January 2025. Available from: https://www.who.int/emergencies/disease-outbreak-news/item/2025-DON549
-
Wikan N, Smith DR. Zika virus: history of a newly emerging arbovirus. Lancet Infect Dis. 2016;16(7):e119–e126. https://doi.org/10.1016/S1473-3099(16)30010-X
-
CDC. Yellow Book: Dengue (Health Care Providers). 23 April 2025. Available from: https://www.cdc.gov/yellow-book/hcp/travel-associated-infections-diseases/dengue.html
-
WHO. Dengue and severe dengue. 23 April 2024. Available from: https://www.who.int/news-room/fact-sheets/detail/dengue-and-severe-dengue
-
WHO. Disease Outbreak News: Dengue — Global situation. 30 May 2024. Available from: https://www.who.int/emergencies/disease-outbreak-news/item/2023-DON518
-
Ware-Gilmore F, Rodriguez DM, Ryff MPH, et al. Dengue Outbreak and Response — Puerto Rico, 2024. MMWR Morb Mortal Wkly Rep. 2025;74:54–60. https://doi.org/10.15585/mmwr.mm7405a1
-
Travassos da Rosa JF, de Souza WM, Pinheiro FP, et al. Oropouche Virus: Clinical, Epidemiological, and Molecular Aspects of a Neglected Orthobunyavirus. Am J Trop Med Hyg. 2017;96(5):1019–1030. https://doi.org/10.4269/ajtmh.16-0672
-
WHO. Disease Outbreak News: Oropouche virus disease in Cuba. 11 June 2024. Available from: https://www.who.int/emergencies/disease-outbreak-news/item/2024-DON521
-
Pan American Health Organization/World Health Organization. Public Health Risk Assessment related to Oropouche Virus (OROV) in the Region of the Americas. Washington, D.C.: PAHO/WHO; 2024. Available from: https://www.paho.org/en/documents/public-health-risk-assessment-related-oropouche-virus-orov-region-americas-3-august-2024
-
WHO. Disease Outbreak News: Oropouche virus disease in the Region of the Americas. 5 December 2024. Available from: https://www.who.int/emergencies/disease-outbreak-news/item/2024-DON545
-
Mallick D, Yadav U, Gupta M, Kumar D, Kumar R. The evolving landscape of Chandipura virus: A comprehensive account of outbreaks to recent advances. Virology. 2025;608:110541. https://doi.org/10.1016/j.virol.2025.110541
-
Akingbola A, Adegbesan A, Adegoke K, et al. Chandipura Virus Resurgence in India: Insights Into Diagnostic Tools, Antiviral Development, and Public Health Implications. Glob Health Epidemiol Genom. 2025;2025:1015031. https://doi.org/10.1155/ghe3/1015031
-
WHO. Disease Outbreak News: Acute encephalitis syndrome due to Chandipura virus — India. 23 August 2024. Available from: https://www.who.int/emergencies/disease-outbreak-news/item/2024-DON529
-
WHO. World malaria report 2024: addressing inequity in the global malaria response. Geneva: World Health Organization; 2024. Licence: CC BY-NC-SA 3.0 IGO.
-
Venkatesan P. WHO world malaria report 2024. Lancet Microbe. 2025;101073. https://doi.org/10.1016/j.lanmic.2025.101073
-
WHO. Disease Outbreak News: Malaria in Ethiopia. 31 October 2024. Available from: https://www.who.int/emergencies/disease-outbreak-news/item/2024-DON542
-
Alruwaili M, Elderdery A, Manni E, Mills J. A Narrative Review on the Prevalence of Plasmodium falciparum Resistance Mutations to Antimalarial Drugs in Rwanda. Trop Med Infect Dis. 2025;10(4):89. https://doi.org/10.3390/tropicalmed10040089
-
Wang X, Zhang X, Chen H, et al. Molecular Epidemiology of Drug Resistance Genes in Plasmodium falciparum Isolates Imported from Nigeria between 2016 and 2020: Continued Emergence of Fully Resistant Pfdhfr-Pfdhps Alleles. Microbiol Spectr. 2022;10(5):e00528-22. https://doi.org/10.1128/spectrum.00528-22
-
Rana R, Khan N, Sandeepta S, et al. Molecular surveillance of anti-malarial drug resistance genes in Plasmodium falciparum isolates in Odisha, India. Malar J. 2022;21(1):394. https://doi.org/10.1186/s12936-022-04403-3
-
Bohissou FET, Sondo P, Inoue J, et al. Evolution of Pfdhps and Pfdhfr mutations before and after adopting seasonal malaria chemoprevention in Nanoro, Burkina Faso. Sci Rep. 2024;14(1):24224. https://doi.org/10.1038/s41598-024-75369-2
-
Habboush Y, Guzman N. Antibiotic Resistance. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2025. Updated 20 Jun 2023. Available from: https://www.ncbi.nlm.nih.gov/books/NBK513277/
-
CDC. About Antimicrobial Resistance. 31 January 2025. Available from: https://www.cdc.gov/antimicrobial-resistance/about/index.html
-
Urban-Chmiel R, Marek A, Stępień-Pyśniak D, et al. Antibiotic Resistance in Bacteria — A Review. Antibiotics (Basel). 2022;11(8):1079. https://doi.org/10.3390/antibiotics11081079
-
Vikesland P, Maile-Moskowitz A, Brown C, et al. Can Wastewater-based Surveillance Relate Antimicrobial Use to Resistance Patterns? Metagenomic Analysis of Two Neighboring Treatment Plants. Research Square. Preprint. 30 May 2024. https://doi.org/10.21203/rs.3.rs-4420801/v1
-
Chong CE, Pham TM, Carey ME, et al. Conference report of the 2024 Antimicrobial Resistance Meeting. npj Antimicrob Resist. 2024;2:43. https://doi.org/10.1038/s44259-024-00058-z
-
WHO. Disease Outbreak News: Antimicrobial Resistance, Hypervirulent Klebsiella pneumoniae — Global situation. 31 July 2024. Available from: https://www.who.int/emergencies/disease-outbreak-news/item/2024-DON527
Відомості про авторів:
Задорожна В. І. — д. мед. н., проф., чл.-кор. НАМН України, директор ДУ «Інститут епідеміології та інфекційних хвороб ім. Л. В. Громашевського НАМН України».
Е-mail: viz2010@ukr.net
ORCID: 0000-0002-0917-2007
Шагінян В. р. — д. мед. н., старший науковий співробітник, завідувач відділу діагностики інфекційних та паразитарних хвороб ДУ «Інститут епідеміології
та інфекційних хвороб ім. Л. В. Громашевського НАМН України».
Е-mail: vrs1808@gmail.com ORCID: 0000-0002-2746-3414
Маричев І. Л. — к. мед. н., завідувач лабораторії вакцинокерованих інфекцій та вакцинопрофілактики ДУ «Інститут епідеміології та інфекційних хвороб
ім. Л. В. Громашевського НАМН України». Е-mail: Іl_mar@ukr.net
ORCID: 0000-0001-6488-4042
Винник Н. П. — к. мед. н., старша наукова співробітниця лабораторії вакцинокерованих інфекцій та вакцинопрофілактики ДУ «Інститут епідеміології
та інфекційних хвороб ім. Л. В. Громашевського НАМН України».
Е-mail: vnp2006@ukr.net ORCID: 0000-0002-5608-005X
Кононова І. Г. — к. мед. н., вчений секретар
ДУ «Інститут епідеміології та інфекційних хвороб ім. Л. В. Громашевського НАМН України».
Е-mail: ieix_kononova@ukr.net ORCID: 009-000093441435
Information about the authors:
Zadorozhna V. I. — Doctor of Medicine, Professor, Corresponding Member of the NAMS of Ukraine, Director of the State Institution «L. V. Hromashevsky Epidemiology and Іnfectious Diseases Institute of National Academy of Medical Sciences of Ukraine».
Е-mail: viz2010@ukr.net
ORCID: 0000-0002-0917-2007
Shahinian V. R. — Doctor of Medicine, Senior Researcher, Head of the Department of Diagnostics of Infectious and Parasitic Diseases of the SI «L. V. Hromashevsky Institute of Epidemiology and Infectious Diseases of NAMS of Ukraine».
Е-mail: vrs1808@gmail.com ORCID: 0000-0002-2746-3414
Marychev I.L. — PhD (Medicine), Head of Laboratories for vaccine-preventable infections and vaccine prophylaxis of the SI «L. V. Hromashevsky Institute of Epidemiology and Infectious Diseases of NAMS of Ukraine».
Е-mail: Іl_mar@ukr.net
ORCID: 0000-0001-6488-4042
Vynnyk N. P. — PhD (Medicine), Senior Researcher of Laboratories for vaccine-preventable infections and vaccine prophylaxis of the State Institution «L. V. Hromashevsky Epidemiology and Infectious Diseases Institute of National Academy of Medical Sciences of Ukraine».
Е-mail: vnp2006@ukr.net
ORCID: 0000-0002-56 08-005X
Kononova I.G. — PhD (Medicine), Scientific Secretary of the State Institution «L. V. Hromashevsky Epidemiology and Infectious Diseases Institute of National Academy of Medical Sciences of Ukraine».
Е-mail: ieix_kononova@ukr.net ORCID: 009-000093441435
