Клініко-діагностичний підхід у лікуванні хвороби Лайма
УДК: 616.98:579.834+616-08
DOI: https://doi.org/10.61948/prevmed-2024-3-32
В. Ю. Клюс, П. А. Дьяченко, О. Г. Андрєєва
ДУ «Інститут епідеміології та інфекційних хвороб ім. Л. В. Громашевського НАМН України», Київ
Роботу присвячено вивченню клінічних особливостей ураження нервової системи при хворобі Лайма (ХЛ). Результатом аналізу суб‘єктивних та об‘єктивних ознак ураження нервової системи при хронічній хворобі Лайма стало виявлення поліморфізму неврологічної симптоматики, в якому домінували ознаки ураження центральної нервової системи. Тому на сучасному етапі для кліщового бореліозу, що характеризується переважно ураженням нервової системи, використовують термін «нейробореліоз» У хворих на ХЛ частота й тяжкість уражень нервової системи різниться залежно від місця проживання та знаходиться в межах від 11 до 40%.
Метою роботи є вивчення клініко-діагностичних особливостей ураження нервової системи у пацієнтів з хворобою Лайма та застосування комплексного підходу до лікування.
Об’єкт дослідження: хронічні форми ХЛ з переважним ураженням ЦНС.
Висновки. В процесі аналізу отриманих результатів встановлено, що поліморфізм уражень нервової системи у пацієнтів з ХЛ є в переважній частині випадків. Несприятлива епідеміологічна ситуація з хвороби Лайма в Україні, складнощі її клінічного та лабораторного діагностування, поява у пацієнтів резистентності до більшості поширених антибіотиків дозволяють віднести це захворювання до категорії особливо небезпечних та визначають актуальність і напрями подальших досліджень. Враховуючи значний відсоток тяжких поліорганних уражень, особливої уваги заслуговує вивчення хронічних стадій хвороби Лайма. Доцільно підозрювати бореліозну природу хвороби у випадку стійких до лікування невритів, радикулітів, енцефалітів, артритів, порушення ритму серця, шкіряних дерматитів невідомої етіології.
Ключові слова: Хвороба Лайма, кліщовий бореліоз, нейробореліоз, ЦНС.
Yu. Klyus, P. A. Dyachenko, O. G. Andreeva
CLINICAL AND DIAGNOSTIC APPROACH IN THE TREATMENT OF LYME DISEASE
State Institution “L. V. Hromashevskyi Institute of Epidemiology and Infectious Diseases of National Academy of Medical Science of Ukraine”, Kyiv
Research is devoted to the clinical features of the nervous system in Lyme disease (LD). The result of the analysis of subjective and objective signs of damage to the nervous system in chronic Lyme disease was the identification of polymorphism of neurological symptoms, in which signs of damage to the central nervous system dominated. common boreliosis, which is characterized by significant disorders of the nervous system, the term “neuroboreliosis” is coined. In patients with LD, the frequency and severity of nervous system damage varies depending on the place of residence and ranges from 11 to 40%.
The method of work is to study the clinical and diagnostic features of the nervous system in patients with Lyme disease and to establish an integrated approach to treatment.
Object of investigation: chronic forms of LD with significant CNS effects.
Conclusions. During the analysis of the results, it was established that polymorphism in the nervous system in patients with HL is the most important part of the symptoms. The unsatisfactory epidemiological situation with Lyme disease in Ukraine, based on clinical and laboratory diagnosis, the emergence of resistance in patients to a greater number of antibiotics in the aggregate allow this illness to be classified as particularly dangerous, which means the relevance and direction of further investigations. Doctors are particularly interested in treating the chronic stages of Lyme disease. It is entirely possible to suspect the borelia nature of the disease in cases of neuritis, radiculitis, encephalitis, arthritis, heart rhythm disturbances, skin dermatitis of unknown etiology.
Key words: Lyme disease, tick-borne borelosis, neuroborelosis, central nervous system.
Хвороба Лайма (ХЛ, кліщовий бореліоз, Лайм-бореліоз, ЛБ) — природно-вогнищевий зооноз, що викликається бореліями комплексу Вorrelia sensu lato, які передаються людині трансмісивним шляхом при присмоктуванні іксодового кліща. Хвороба характеризується стадійним перебігом і тяжкими органними ураженнями [1, 2, 3].
На сьогоднішній день склалася несприятлива епідеміологічна ситуація з Лайм-бореліозу, що характеризується появою численних випадків цього захворювання у всіх регіонах нашої країни.
Історія дослідження хвороби Лайма як окремої нозологічної форми триває вже близько сорока років. Першу згадку про цю хворобу датують 1977 р., коли було опубліковано роботу Stеere А. з результатами дослідження запальної артропатії серед дітей в м. Лайм (штат Коннектикут, США), яку автор пов’язав з укусом іксодових кліщів. Згодом нова хвороба отримала назву хвороби Лайма (Lyme desiase) за назвою міста, де були проведені її перші дослідження. Подальші дослідження були присвячені встановленню причинно-на- слідкового зв’язку між укусом кліща, появою так званої еритеми та пошуку збудника хвороби [1, 2, 7].
Етіологія хвороби Лайма була встановлена в 1982 р., коли Burgdorferi W. при дослідженні вмісту кишківника дорослих кліщів Ixodes dammini в Шолтер-Айлендс штату Нью-Йорк (США) виділив збудника захворювання, яким виявився новий вид спірохет — спірохета I. dammini. Подальше вивчення, а також проведення мікробіологічних, імунологічних, клінічних тестів, з виділенням спірохет від хворих, тварин-господарів та інших видів іксодових кліщів як в США, так і в Європі, дозволили встановити етіологічну єдність кліщового бореліозу та хронічної мігруючої еритеми. З результатами цих досліджень можна познайомитися в роботах Andersen J. F. et al., 1983; Barbour A. G. et al., 1983; Steereet al., 1983. Відома зараз назва Borrelia burgdorferi збудника Лайм-бореліозу вперше була використана в роботі Jonson R., 1984.
Таке «тривале» дослідження Borrelia burgdorferi вірогідно можна пояснити існуванням протягом певного часу в науковому середовищі помилкового погляду, згідно з яким збудника кліщового бореліозу екологічно та географічно пов’язували з аргасовими кліщами, відкидаючи можливість зв’язку збудника хвороби Лайма з іксодовим кліщем. Навіть після виправлення цієї помилки, знадобилось багато зусиль, щоб довести серйозну приховану небезпеку цієї хвороби, актуальність та необхідність її подальшого дослідження [4, 5].
Збудник ХЛ — Вorrelia burdorferi sensu lato належить до класу грамнегативних бактерій групи спірохет. В Україні на сьогоднішній день встановлено циркуляцію 5 геновидів цих бактерій — B. valaisiana, A 14S, B. garini, burdorferi sensu stricto і afzaelii. Останні три генотипи мають особливе клінічне значення, оскільки саме вони виявляються в переважній частині випадків у пацієнтів з ХЛ. Останніми дослідженнями ХЛ встановлено важливу роль геномних відмінностей збудника (антигенна структура), які пов’язують з певним симп- томокомплексом захворювання. Наприклад, розвиток артритів очевидно найчастіше викликає B. burdorferi sensu stricto, нервові ураження пов’язують з B. garini, а шкіряні прояви — з B. afzaelii [1, 3, 6].
За даними, що наводяться в роботах [7, 8], серед населення України 18,3% випадків захворювання на ЛБ супроводжуються ураження опорно-рухового апарату, 10,7% — патологією серцево-судинної системи, близько 40% — ураженнями нервової системи [8, 9 10]. Водночас у 16,7% випадків збудник ЛБ став причиною виникнення етіологічно недіагностованих неврологічних та 20,7% псевдоревматологічних захворювань [4].
Складність ранньої діагностики ХЛ та її ефективного лікування пояснюється її певною стадійністю та «багатою» симптоматикою клінічних проявів. На початковій стадії хвороби пацієнти часто не надають уваги факту появи після присмоктування кліща еритеми, а в деяких випадках захворювання на цій стадії може протікати взагалі в безеритемній формі. На другій стадії (стадії дисемінації збудника захворювання) можуть виникати менінгіт, краніальна нейропатія, менінгополірадикуліт, енцефаліт, множинна мононейропатія, поперечний мієліт. Третя (хронічна) стадія часто супроводжується енцефаломієлітом, енцефалопатією, множинними мононейропатіями, поліневропатією [10, 12]. Захворювання може розпочатись гострим бурхливим початком симптоматики, але частіше лікарі спостерігають пацієнтів із хронічним в’ялим перебігом захворювання, що супроводжується погіршенням концентрації уваги, невмотивованою втомлюваністю, сонливістю, депресією, роздратованістю, проявами параної [11, 12].
Клінічні особливості перебігу хвороби Лайма, особливо на хронічній стадії, високий відсоток тяжких уражень нервової системи, а також складнощі діагностики ХЛ взагалі та диференційної діагностики уражень нервової системи, зокрема, визначають актуальність вивчення цього захворювання та необхідність розробки нових ефективних методів його лікування.
Мета роботи.
Вивчення клініко-діагностичних особливостей ураження нервової системи у хворих на хворобу Лайма та застосування комплексного підходу до лікування.
Матеріали і методи.
Обстежено 102 хворих на Лайм-бореліоз, з них жінок — 58, чоловіків — 44. Середній вік хворих складав 37,5±2,5 року. Проводилась оцінка неврологічного статусу, магнітно-резонансна томографія головного та спинного мозку, офтальмоскопія, електронейроміографія. Серологічна діагностика ЛБ була основана на дослідженні сироватки крові на антитіла IgM та IgG до борелій за допомогою імуноферментного аналізу і/ або імуноблотингу.
Результати та обговорення.
Обстеження та лікування хворих проводилось на клінічній базі ДУ «Інститут епідеміології та інфекційних хвороб ім. Л. В. Громашевського НАМН України» в Центрі інфекційних уражень нервової системи. Серед пацієнтів були 24 (21,4%) чоловіка та 88 жінок (78,6%) у віці від 20 до 77 років, 92,3% пацієнтів були працездатного віку. Хвороба Лайма перебігала у хворих з ураженням нервової системи у вигляді порушень центральної системи (ЦНС), периферичної нервової системи (ПНС) та у вигляді симбіозу цих уражень ЦНС та ПНС, частота цих уражень наведена в таблиці 1.
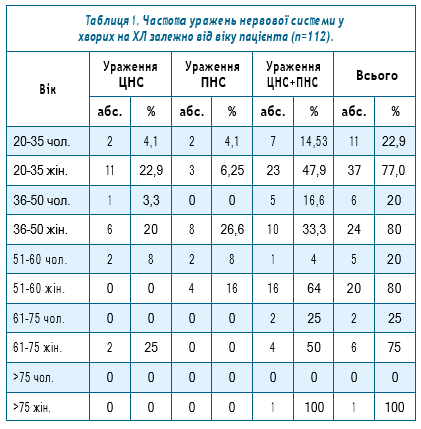
У таблиці 1 показано, що ураження нервової системи на різних рівнях спостерігається серед пацієнтів молодого, середнього та старшого віку, значну частку яких становлять жінки, які є працездатним населенням країни.
Всі пацієнти були розділенні на дві групи за такими критеріями: характер і перебіг захворювання. Всім пацієнтам було проведено анкетування для виявлення цих критеріїв захворювання. До першої групи увійшло 69 пацієнтів (61,6%), які перенесли гостру стадію бореліозу в різні періоди часу та звернулися з приводу неврологічних скарг і отримали 8–10 балів в першому блоці опитування анкети. До другої групи — 43 пацієнти (38,4%), які звернулися до клініки з приводу діагнозу нейроінфекція, будучи вперше обстеженими (анкетування, клінічно та серологічно) на ХЛ.
Проведене анкетування підтвердило епідеміологічний анамнез обстежених пацієнтів, які отримали укуси кліщів, як в лісах, так і паркових зонах міста Києва, Київської, Чернігівської, Житомирської та Черкаської областей.
Діагноз ХЛ підтверджувався, згідно з рекомендаціями ILADS та IDSA, двоетапним дослідженням крові/сироватки: перший етап — дослідження методом ІФА, ELISA (імуноферментний аналіз, ферментний імуносорбентний аналіз (англ. enzymelinkedimmunosorbentassay, ELISA) із визначенням в крові антитіл класу IgM і IgG до Borrelia burdorferi, та другого етапу — методом блот-аналізу (імуноблот). Пацієнти були також обстежені методом серологічних та імунологічних реакцій на такі інфекції: токсоплазмоз, ієрсиніоз, СНІД, хламідіоз, сифіліс, бабезіоз, бартенеліоз, ешеріхіоз та герпесвірусні інфекції.
Вивчення анамнезу пацієнтів першої групи та опрацювання анкет дало змогу встановити, що всі вони мали укус кліща. Найчастіше укуси відмічали жінки. Укуси в нижні кінцівки відмічали 36 (52,2 %) пацієнтів, верхні кінцівки — 19 (27,5%), живіт — 16 (23,2%), одна жінка мала одразу три укуси (в ліву руку, праву ногу та правий бік живота). Інкубаційний період у цих пацієнтів (від моменту присмоктування до появи перших симптомів) мав розмах від 3 діб до 30. Середній показник становив 8–14 діб у 31(44,9%) пацієнта. Еритему, яка мала понад 10 см в діаметрі, мали 48 хворих (69,5%), найчастіше вона була d=11–15 см та зареєстровано у 22 хворих (31,8%), майже порівну пацієнтів 12 (17,39%) та 14 (20,29%) мали еритему d=16–20 см та більше.
При клінічному обстеженні хворих було виявлено поліморфізм неврологічної симптоматики. Вагому частку становили ознаки ураження ЦНС. Серед 97 хворих (86,6%) були виявлені такі синдроми: енцефаломієлопатії — у 89 пацієнтів (79,4%), у 7 (6,25%) хворих захворювання синдромально нагадувало розсіяний енцефаломієліт та 1 хворого — боковий амітрофічний склероз (БАС). Ураження периферичної нервової си теми мало прояви синдрому полірадикулонейропатії у 67 пацієнтів (59,8%), із них у 11 (9,82%) осіб виявлено ураження черепних нервів (у 5 хворих була нейропатія лицьового нерву (VII пара), у 6 пацієнтів — трійчастого (V пара), у двох (1,78%) прояви парезів.
Під час детального клінічного обстеження у 31 (27,6%) пацієнта було виявлено астено-вегетативний синдром, який характеризувався розладами психіки, у 24 осіб (21,42%) іпохондричним станом, у 5 випадках (4,46%) маніакально-депресивним станом, та 2 пацієнти мали галюциногенний розлад.
Крім того, було виявлено ознаки підгострого та хронічного перебігу ХЛ, ураження інших органів та систем. Значну частку склали пацієнти з ураженням опорно-рухової системи 48 (42,85%), серця 26 (23,2%) та шкіри 19 (16,9%), що дає підстави припустити поліорганний характер інфекційного процесу.
У 48 (42,85%) пацієнтів виявлено ознаки ураження опорно-рухової системи, які клінічно характеризувалися різноманіттям суб’єктивних скарг та їх невідповідністю об’єктивним змінам. Значна частка хворих скаржилась на артралгії у колінних та плечових суглобах (рідше в мілких суглобах кінцівок), міалгії різної локалізації, болі в попереку. Значно рідше спостерігалися периартрикулярні зміни у вигляді ентозепатій, ахілодиній та осалгій. Стійкий артрит спостерігався у 2 пацієнтів.
Ознаки ураження серцево-судинної системи були виявлені у 26 хворих та характеризувалися різними проявами провідникової системи серця, такими як: блокада ніжок пучка Гіса, антривертикулярною блокадою, порушенням ритму у вигляді екстрасистолії та брадикардії. Для підтвердження та спостереження даних уражень провідникових шляхів пацієнтам проводилось ЕКГ спостереження.
Шкіряні прояви були виявлені лише у 19 пацієнтів (16,9%). Значну частку становили ураження у вигляді хронічної кільцевої еритеми — у 14 (12,5%) пацієнтів, доброякісної лімфоцитоми шкіри — у 2 пацієнтів та склеродермії — в однієї пацієнтки та у двох випадках спостерігався хронічний атрофічний акродерматит (ХААД).
Для уточнення характеру та рівня уражень нервової системи, шкіри, суглобів, серця всі пацієнти додатково оглядалися невропатологом, дерматологом та кардіологом. Основні системні ураження в обстежених пацієнтів із ХЛ представлено в таблиці 2.
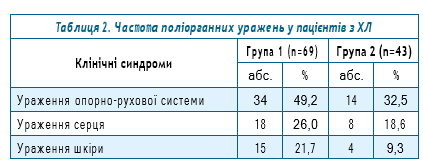
Із даних таблиці 2 видно, що ураження опорно-рухової системи виявлялися в обох групах, і значно менше пацієнтів з ураженням шкіри та серця. Значна частка серед поліорганних уражень виявилася в першій групі, що може свідчити про розвиток хронічного інфекційного процесу, причинами якого могли бути декілька факторів: пізнє діагностування хвороби, відсутність або призначення специфічного лікування з запізненням.
Висновки.
Останнім часом спостерігається зростання захворюваності як серед професій, що попадають до групи ризику (військовослужбовці, працівники лісного господарства, пожежники), так і серед громадян, які віддають перевагу відпочинку на природі. Однією з причин цього є зменшення кількості технічних та інформаційно-просвітницьких заходів, спрямованих на зменшення кліщових популяцій та попередження захворюваності (косіння трави, інсектицидні обробки тощо). Безумовно, суттєво впливає проведення бойових дій та майже відсутність елементарного медичного забезпечення в «сірих» зонах та на окупованих територіях. Несприятлива епідеміологічна ситуація з хвороби Лайма в Україні, складнощі її клінічного та лабораторного діагностування, поява у пацієнтів резистентності до більшості поширених антибіотиків дозволяють віднести це захворювання до категорії особливо небезпечних та визначають актуальність і напрями подальших досліджень. Враховуючи значний відсоток тяжких поліорганних уражень, особливої уваги заслуговує вивчення хронічних стадій хвороби Лайма. Доцільно підозрювати бореліозну природу хвороби у випадку стійких до лікування невритів, радикулітів, енцефалітів, артритів, порушення ритму серця, шкіряні дерматити невідомої етіології.
Щоб підтвердити бореліозну природу захворювання доцільно застосувати методи специфічної лабораторної діагностики, а саме: імуноферментний аналіз та метод імуноблотингу. Поліморфізм клінічних проявів
Лайм-бореліозу зумовлює необхідність застосування комплексної терапії для лікування цього захворювання: використання патогенетично обґрунтованих антибіотиків та застосування терапії протягом 21–28 днів.
Література
- Голубовська О. А., Андрейчин М. А., Шкурба А. В. та інш; за ред. Голубовської О. А. Інфекційні хвороби: підручник. [Російською] – К.: ВСВ «Медицина», 784 с.
- Карпов І. А., Соловей Н. В., Анисько Л. А., Щерба В. В. Лайм-бореліоз: питання діагностики та раціональної етіотропної терапії. Клінічна інфектологія і паразитологія. 2015; 3: 64–80. Режим доступу: https://www.renet/publication/343019350_ Lajm-borrelioz_voprosydiagnostiki_i racionalnoj_etiotropnoj_terapii
- Бацюра А. В. Проблема Лайм-бореліозу в практиці клініциста. [Російською] Клінічна імунологія. Алергологія. Інфектологія. 2011; 4: 17–26. Режим доступу: https://kiai.com.ua/ru/ archive/2011/6-7%2845-46%29/pages-45-46/klinicheskayaocenka-antitelnogo-otveta-u-pacientov-s-laym-borreliozom.
- Заволока А. А., Заволока Ан. А. Аналіз виявлення хвороби Лайма у Харківській області, Україна: зб. наук. статей Харьківского зоопарку. 2010; 5: 357–361. Режим доступу: http://animals.kharkov.ua/node/416.
- Karkkonen K., Stiernstedt S. H., Karlsson M. Follow¬up of patients treated with oral doxycycline for Lyme neuroborreliosis. Scand. J. Dis. 2001; 33(4): 259–262. doi: 10.1080/003655401300077225.
- Шостакович-Корецька Л. Р., Будаєва І. В., Чергінець А. В., Маврутенков В. В., Марченко Н. Е. Лайм-бореліоз: питання діагностики та терапії. Актуальна інфектологія. 2014; 2(3): 34–38. Режим доступу: http://www.mif-ua.com/archive/article/38335
- Методичні рекомендації з епідеміології, діагностики та профілактики іксодового кліщового бореліозу (хвороби Лайма) в Україні: наказ МОЗ України від 16.05.2005 № 218. Режим доступу: http:// moz.gov.ua
- Зінчук О. М. Лайм-бореліоз: клініко-імунопатогенетичні особливості та екстрене превентивне лікування: автореф. дис. на здобуття наук. ступеня доктора мед. наук: спец. 01.13 «Інфекційні хвороби» [Текст]. К., 2010. 41 с.
- Баранова Н. С., Спірін Н. Н., Низовцева Л. А. Клініко-інструментальна характеристика хронічних форм нейробореліоза. Журнал неврології та психіатрії; 2012; 9: 40–47
- Антоненко К. В. Черенько Т. М., Турчина Н. С., Вакуленко Л. О., Сирота Н. В. Хвороба Гентінгтона у поєднанні з Лайм-бореліозом: аналіз клінічного випадку. Український неврологічний журнал. 2016; 1: 93–97. Режим доступу: http://ukrneuroj.vitapol.com.ua/ php?nid=38
- Rauer Sebastian, Kastenbauer Stephan, Hofmann Heidelore, Fingerle Volker, Huppertz Hans-Iko, Hunfeld Klaus-Peter, Krause Andreas, Ruf Bernhard, Dersch Rick. Guidelines for diagnosis and treatment in neurology – Lyme neuroborreliosis. Ger Med Sci. 2020; 18: Published online 2020 Feb 27. doi: 10.3205/000279
- Halperin J. Nervous system Lyme disease: diagnosis and treatment/Current treatment options in neurology Handbook of Clinical Neurology. 2014; 121: 1473–1483. https://doi.org/10.1016/ B978-0-7020-4088-7.00099-7
Відомості про авторів:
Клюс В. Ю. — к. мед. н., с. н. с. відділу нейроінфекції Центру інфекційних уражень нервової системи ДУ
«Інститут епідеміології та інфекційних хвороб імені Л. В. Громашевського НАМН України».
Дяченко П. А. — к. мед. н., завідувач відділу нейроінфекції Центру інфекційних уражень нервової системи ДУ «Інститут епідеміології та інфекційних хвороб імені Л. В. Громашевського НАМН України». ORCID 0000-0002-0459-9861
Андрєєва О. Г. —к. мед. н., с. н. с. відділу нейроінфекції Центру інфекційних уражень нервової системи ДУ «Інститут епідеміології та інфекційних хвороб імені Л. В. Громашевського НАМН України».
Information about the authors:
Klyus V. Yu. — PhD of medicine, senior researcher of the neuroinfection department of the Center for Infectious Lesions of the Nervous System of the SI “L. V. Hromashevskyi Institute of Epidemiology and Infectious Diseases of National Academy of Medical Sciences of Ukraine”.
Dyachenko P. A. — PhD of medicine, Head of the department of neuroinfection Cеntег of infectious disorders of the nervous system, SI “L. V. Hromashevskyi institute of epidemiology and infection diseases of NAMS of Ukraine”.
ORCID 0000-0002-0459-9861
Andreeva O. G. — PhD of medicine, senior researcher of the neuroinfection department of the Center for Infectious Lesions of the Nervous System of the SI “L. V. Hromashevskyi Institute of Epidemiology and Infectious Diseases of National Academy of Medical Sciences of Ukraine”.
